0
Индийская система здравоохранения богата любопытными парадоксами. Развитие сердечно-сосудистой хирургии или других высокотехнологичных отраслей, по крайней мере, в некоторых городах Индии, стоит на одном уровне с любой развитой страной мира. Но буквально через дорогу от тех больниц можно будет легко увидеть сотни людей, которым отказано даже в первой медицинской помощи. И облегчение боли не является исключением в данной ситуации. Порядка миллиона онкобольных в Индии, страдающих от боли, не получают соответствующего лечения. Количество людей, страдающих другими видами хронической боли, вообще остается неизвестным. И не только в Индии. Ситуация в целом характерна для большинства развивающихся стран.
Для любого развития медицинской практики необходимо, чтобы инициатива исходила от специалиста или от администрации больницы. Облегчение боли не имеет для них такой привлекательности как, например, сердечно-сосудистая хирургия. Администрация больниц не считает это важной задачей. Контроль над инфекционными болезнями, к примеру, является приоритетным пунктом в системе здравоохранения, а лечение боли - нет.
Но ситуация в целом должна быть другой. Количество страдающих от боли в обществе всегда велико. И даже чрезмерно. Большинство случаев хронической боли может эффективно контролироваться простыми и недорогими методами. И нам, как специалистам, весьма важно донести это до администратора и развить у него определенный интерес к данной проблеме.
Прежде всего, основная задача центра по лечению боли - продемонстрировать эффективность лечения. К сожалению, порой даже заинтересованные специалисты или целые учреждения часто не осознают основных значений данного направления. Большинство специалистов пытаются лечить боль в одиночку, применяя те методы, с которыми они наиболее знакомы и в которых наиболее квалифицированы. Анестезиолог использует регионарные блокады, специалист по акупунктуре пытается лечить любую боль иглоукалыванием, а физиотерапевт доверяет только своим методикам. Такой подход зачастую обречен на неудачу.
Лечение боли требует мультидисциплинарного подхода. В идеале, в лечении болевого синдрома помимо врача и медсестры должен принимать участие и психолог, а выбор метода терапии обсуждаться с пациентом или родственниками. Однако на практике такая идеальная модель не может быть достигнута. Несколько специалистов на приеме одного пациента - это утопическая мечта, которая не может никогда быть осуществлена, учитывая их занятость.
Решение вопроса заключается в понимании врачом значения мультидисциплинарного подхода к лечению боли. Врач общей практики должен быть подготовлен к лечению боли как специалист. Смотря на проблему с точки зрения пациента, он должен уметь оценить боль и степень эмоционального компонента в формировании болевого ощущения, выбрать необходимый метод лечения боли, а при необходимости направить пациента на консультацию к узкому специалисту.
Лечение боли
Поскольку оценка интенсивности болевого синдрома всегда больше клиническая, значимой разницы в том, как она проводится в развивающихся и развитых странах нет. Необходимо различать ноцицептивную и нейропатическую боль. Также важно помнить, что боль - это не просто ощущение. Боль - это "совокупность чувствительного и эмоционального компонентов" [1]. Физическая боль будет неизбежно изменяться под действием общественных, эмоциональных и душевных факторов. Следовательно, попытки лечения хронической боли только как физической составляющей всегда будут безрезультатными. Каждому специалисту по лечению боли необходимо помнить об этом. Всегда важно наладить доверительный контакт с пациентом. "Боль, о которой пациент говорит, всегда ему только во зло" [2].
Лестница лечения боли Всемирной Организации Здравоохранения (ВОЗ)
Трехступенчатая лестница [3] Всемирной Организации Здравоохранения (ВОЗ) (рисунок "Лестница лечения боли Всемирной Организации Здравоохранения (ВОЗ)") произвела революцию в лечении онкологической боли во всем мире.
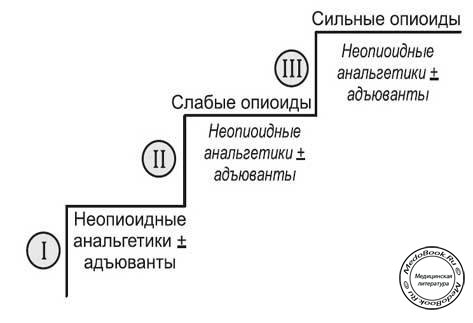
Она подразумевает использование анальгетиков перорально по часам, в зависимости от длительности действия препарата. На I этапе используются неопиоидные анальгетики, такие как парацетамол или НПВС. При недостаточном эффекте добавляются слабые опиоиды, например, кодеин или декстропропоксифен. Если и это не позволяет контролировать боль, слабый опиоид меняется на сильный, подобно морфину.
Наиболее важные принципы при использовании лестницы Всемирной Организации Здравоохранения (ВОЗ) на практике:
♦ По возможности назначайте все препараты перорально. Выполнение инъекций в течение длительного времени весьма неудобно и обычно вызывает дискомфорт у пациента.
♦ При пероральном приеме препаратов значительно меньше риск развития аллергических реакций, включая бронхоспазм.
♦ Поскольку все эти препараты эффективны только при регулярном приеме, следуйте рекомендациям частого их назначения.
♦ Назначайте анальгетики строго по часам, в зависимости от времени действия каждого препарата.
I ступень лечения боли
Для легкой боли очевидной ноцицептивной природы великолепный эффект достигается назначением простых анальгетиков, таких как парацетамол, если он назначается регулярно, скажем, каждые 4-6 часов. Ни один другой анальгетик не имеет столь низкой потенциальной опасности, что позволяет использовать его длительное время в весьма высоких (до 4-6 г/сут) дозах. Грамотное использование парацетамола существенно уменьшает дозы более сильных препаратов.
| Препарат | Время назначения |
| Аспирин | Каждые 4-6 часов |
| Ибупрофен | 6-8 часов |
| Диклофенак | 8-12 часов |
| Кеторолак | 6-8 часов |
| Мелоксикам | 24 часа |
| Рофекоксиб | 24 часа |
Большинство пероральных НПВС при лечении хронической боли могут с успехом использоваться длительное время.
Однако необходимо помнить и о наиболее важных побочных эффектах:
♦ гастрит (при его возникновении параллельно назначаются Н2-блокаторы)
♦ тромбоцитарная дисфункция
♦ развитие нефропатии у пациентов, имеющих предрасположенность
II ступень лечения боли
Если одного парацетамола или НПВС недостаточно для контроля над болью, на II этапе необходимо подключение слабого опиоида.
Наиболее доступные в Индии анальгетики этой группы, рекомендуемые дозы и необходимая частота назначения:
| Препарат | Время назначения |
| Кодеин 30-60 мг | Каждые 4 часа |
| Декстропропоксифен 65 мг (обычно назначается только в комбинации с парацетамолом) | 6-8 часов |
| Трамадол 50-100 мг | 6-8 часов |
| Бупренорфин (0,2-0,4 мг сублингвально) (в некоторых странах бупренорфин относится к сильным опиоидам) | 6-8 часов |
Декстропропоксифен наиболее доступный среди всех. Трамадол более сильный препарат, но дорогой. Пентазоцин также доступен для перорального применения, но не рекомендован, поскольку может вызывать дисфорию и имеет слишком короткую продолжительность действия [4]. Вследствие существенных проблем с доступностью пероральных форм морфина в нашей стране, слабые опиоиды занимают особое положение в терапии онкологической боли. Но, к сожалению, они все имеют "эффект потолка". Это означает, что их доза может повышаться только вплоть до определенного момента и ограничивает их применение при тяжелой боли.
III ступень лечения боли
При неэффективности терапии II этапа, слабые опиоиды меняются на сильные.
Пероральный морфин является основой лечения тяжелой хронической боли. Вопреки утвердившемуся мнению, пероральное назначение морфина при использовании для лечения опиоид-чувствительной боли с аккуратным подбором дозировки по эффекту, не вызывает пагубного пристрастия или депрессии дыхания [4]. Тревожным сигналом при назначении высокой дозы будет появление чрезмерной сонливости, бреда или судорог.
Обычная начальная доза составляет 5-10 мг. При необходимости доза повышается на 50% каждые 12 дня до получения желаемого эффекта.
К наиболее частым побочным эффектам опиоидов относят:
♦ Запоры.
Почти все пациенты, получающие опиоиды, нуждаются в назначении слабительных. Препаратами выбора в данной ситуации будут являться возбуждающие слабительные, такие как бисакодил или сенна. Может быть полезным добавление к терапии жидкого парафина или другого размягчителя.
♦ Вплоть до одной трети пациентов будут предъявлять жалобы на тошноту и нуждаться в назначении антиэметиков.
♦ В течение нескольких первых дней терапии около трети пациентов чувствуют переутомление. Некоторые обращают внимание на резкое снижение аппетита, вплоть до анорексии.
♦ Задержка мочи является сравнительно редким побочным эффектом.
♦ Кожный зуд.
Обычно проходит через несколько дней после начала терапии антигистаминными препаратами.
Когда можно не использовать I И II ступени
Количество клиник по лечению боли в Индии можно сосчитать по пальцам, поэтому мы часто видим пациентов, длительное время страдающих от порой мучительной боли. В таких ситуациях концепция лестницы Всемирной Организации Здравоохранения (ВОЗ) по лечению боли, очевидно, должна быть модифицирована. С одной стороны, можно попытаться использовать внутривенные болюсы морфина каждые десять минут по 1,5 мг до снижения интенсивности болевого синдрома или появления сонливости у пациента [5]. Возникновение сонливости при сохранении болевого синдрома указывает на наличие слабо чувствительной к опиоидам боли. Альтернативой внутривенному введению морфина при мучительной боли является назначение его перорально по 10 мг каждый час до нужного эффекта [6]. Необходимо подчеркнуть, что в лечении тяжелой опухолевой боли порой возникает необходимость обхода первых двух ступеней лестницы.
Доступность пероральных форм морфина для лечения боли
В Индии складывается парадоксальная ситуация. Мы поставляем опиум в другие страны мира для медицинских целей, тогда как наши собственные пациенты вынуждены страдать из-за отсутствия морфина. Ответственными в данной ситуации являются государственные органы, осуществляющие строгий, порой слишком жесткий контроль за оборотом наркотических средств в стране. В настоящее время упрощаются положения в системе контроля над оборотом наркотических средств. Семь штатов в Индии сегодня упростили контроль, что сделало пероральные формы морфия значительно доступнее [7]. В остальных штатах наличие сложной системы лицензирования все еще является необходимостью.
Адъюванты при лечении опиоид-резистентной боли
Адъюванты является препаратами, которые не оказывают специфического болеутоляющего действия, но их назначение способствует существенному облегчению боли. Опиоиды не всегда способны адекватно купировать болевой синдром. Назначение морфина такому пациенту лишь усиливает его страдания, вызывая головокружение, усталость, бред или мышечную ригидность.
Примеры относительно устойчивых к действию опиоидов болей:
♦ Мышечная боль (в некоторых случаях необходимо использовать миорелаксанты и инъекции в миофасциальные триггерные точки)
♦ Спастическая боль (хороший эффект достигается назначением спазмолитических препаратов, таких как дицикломин или хиосцина бутилбромид)
♦ Суставная боль (в данной ситуации назначение опиоидов должно сочетаться с НПВС, а в некоторых случаях и с кортикостероидами)
♦ Боль при запорах
♦ Нейропатическая боль
Основные принципы лечения нейропатической боли
Основными группами препаратов, используемыми при ее лечении, являются антиконвульсанты и антидепрессанты [8]. И те, и другие могут стать препаратами первой линии. Антидепрессанты переносятся лучше и во многих клиниках именно с них и начинают терапию. При одновременном назначении представители этих двух групп усиливают действие друг друга.
Обычно используемые дозы данных препаратов:
| Противосудорожные препараты | |
| Карбамазепин | 200-400 мг каждые 8 часов |
| Фенитоин | 200-400 мг в день |
| Вальпроат натрия | до 1200 мг |
| Трициклические антидепрессанты | |
| Амитриптилин | 25-75 мг перед сном |
| Доксепин | 25-75 мг перед сном |
Поскольку все они вызывают значительные побочные эффекты, стартовая доза должна быть небольшой и повышать ее необходимо постепенно. Своевременно начинайте лечение побочных эффектов.
Действие противосудорожных средств основано на стабилизации мембраны. Возможно, что вальпроат натрия также влияет и на метаболизм ГАМК. Трициклические антидепрессанты блокируют обратный захват серотонина и норадреналина, увеличивая их концентрацию в синапсах.
При неэффективности терапии первой линии используются другие способы. Один из них - пероральное назначение мексилетина - препарата из группы местных анестетиков. В качестве теста используется внутривенное введение лидокаина в дозе 1 мг/кг. В случае возникновения анальгетического эффекта и поддержании его более 20 минут (непродолжительная местная анестезия может быть и из-за эффекта плацебо), пероральный прием мексилетина может быть начат на регулярной основе [9].
Кетамина гидрохлорид - анестетик, блокирующий NMDA-рецепторы, также успешно используется в лечении не поддающейся обычной терапии нейропатической боли [10]. Назначается перорально по 0,5 мг/кг каждые 6 часов с постепенным увеличением дозы. При использовании кетамина врач может столкнуться с существенными побочными эффектами, такими как бред и галлюцинации. Амантидин - противопаркинсоническое средство, также являясь NMDA-антагонистом, может быть эффективным в лечении нейропатической боли. Используется в дозе 50-100 мг ежедневно [11].
Кортикостероиды используются при корешковых и компрессионных синдромах, а также при боли, связанной с повышением внутричерепного давления. Они могут назначаться системно, но при регионарном введении (например, эпидуральном) эффект значительно лучше. При системном назначении отдают предпочтение дексаметазону, триамцинолон является препаратом выбора для эпидуральной блокады.
При лечении нейропатической боли также могут использоваться некоторые процедуры местного характера. При выраженной кожной гипералгезии весьма эффективным может стать местное применение капсаицина. При сохранности нерва проксимальнее места повреждения полезным будет использование чрескожной электростимуляции нерва (ЧЭСН). При комплексном регионарном болевом синдроме (КРБС) верхней конечности рекомендованы регулярные блокады звездчатого узла местными анестетиками.
При отсутствии эффекта от консервативной медикаментозной терапии могут быть использованы продленная эпидуральная анальгезия или нейролитические процедуры. Например, блокада чревного сплетения при опухолях верхних отделов брюшной полости. Также это уместно в случае, когда пациент приехал для осмотра и подбора терапии издалека. При недостаточном эффекте от стандартных методик попробуйте использовать альтернативные адъюванты, например, эпидуральное введение спирта на грудном уровне при грудной или верхнебрюшной локализации злокачественной опухоли [12].
Основные принципы лечения боли
Приведенные ниже положения могут быть полезными для врача, решившего посвятить себя помощи людям, испытывающим страдания от боли:
♦ Определение типа боли является основным ключом для успешного ее лечения.
Основные направления в терапии нейропатической боли, скажем, отличаются от лечебных мероприятий, используемых для лечения суставного болевого синдрома.
♦ Помните, что любая боль, длительно существующая, может закрепляться на центральном уровне.
Описана способность нервной ткани подвергаться анатомическим и даже генетическим изменениям. Как только сформируется центральный уровень контроля над болью, периферические методики лечения (например, проводниковая блокада) будут уже неэффективны.
♦ Соматизация.
Когда отрицательные эмоции, например, в виде страха или гнева, выходят на первый план наравне с физическими проявлениями боли, говорят о ее "соматизации". Весьма часто это раздражает врача. Помните, что пациент в этом не виноват. За болью могут скрываться и определенные душевные переживания. Врачу предстоит разобраться в этом и назначить соответствующее лечение.
♦ Если определенная процедура, например, регионарная блокада, будет уместна в каком-то конкретном случае, то медикаментозная терапия является обычно идеальной основой лечения болевого синдрома у большинства пациентов.
♦ Очевидно, что оптимальный вид терапии (с точки зрения врача) при определенных условиях может не подходить тому или иному пациенту.
При планировании лечения всегда необходимо учитывать финансовые возможности больного.
Организация службы лечения боли
При любых попытках решения проблемы боли в развивающейся стране необходимо учитывать нуждаемость в терапии и экономические реалии. Мы видим, что около 80% пациентов, обращающихся в клиники боли, страдают от боли, связанной с онкологическим заболеванием [13]. Для помощи таким пациентам в большинстве развитых стран существует две параллельные службы. Прежде всего, это клиники по лечению боли, где работают анестезиологи, а также "система хосписов" или паллиативной помощи онкобольным. К сожалению, в Индии, как и в большинстве развивающихся стран мира, не смотря на высокую потребность, ни одна из этих служб не развита. Возможно, что их интеграция будет наиболее практически выгодным решением для нас.
При открытии службы паллиативной помощи в Каликуте [14] мы опирались на следующие принципы:
♦ На первом месте для вас должна быть потребность пациента.
Потребности пациентов должны быть приоритетом. Это может звучать очевидным, но не всегда встречается на практике. Мы сами должны понимать, что при отсутствии у пациента необходимости в улучшении качества жизни, некому будет оказывать и помощь.
♦ Система по оказанию помощи должна быть реальной.
Она должна соответствовать местному культурному и экономическому фону.
♦ При начале лечения врачу необходимо установить контакт с семьей пациента.
Прочная семейная структура - это то, чем гордится наша страна. Многого можно достичь, уполномочив родственников в наблюдении за пациентом.
♦ С пациентом должна быть проведена доверительная беседа.
Обычный деревенский житель вполне способен к принятию решения и выбору методики лечения. Полученное образование и наличие интеллекта не являются синонимами. Врач не имеет права принимать решение за больного.
♦ Используйте все имеющиеся ресурсы.
Здравоохранение Индии представлено сетью центров первого, второго и третьего порядка. Все они имеют свои преимущества и недостатки. Всегда используйте для лечения только необходимые средства. Грамотный выбор необходимого вида терапии оправдан и экономически.
♦ Дефицит средств лечения боли должен быть восполнен из негосударственных источников.
Для этого необходимо иметь доступ к ним. Совместная работа системы государственного здравоохранения и негосударственных фондов или организаций по лечению боли весьма полезна, прежде всего, для больного.
♦ Ключевым звеном в организации помощи страдающим от боли могут быть волонтеры.
Это самоотверженные люди, с добрым сердцем, имеющие желание помогать другим. Единственное, что необходимо - это правильно организовать и направить их действия в нужном направлении.
Опыт работы по лечению боли в Каликуте
В Каликуте, небольшом городке штата Керала на юге Индии, мы организовали службу лечения боли, которая может быть представлена в виде своеобразной пирамиды, где на вершине находится пациент, ниже - родственники и волонтеры. В основании, поддерживая их, лежит медицинская система, представленная государственными и негосударственными организациями [14]. Клиника существует при больнице Государственного Медицинского Колледжа и поддерживается Обществом по лечению боли и паллиативной помощи - организацией милосердия, штаб-квартира которой расположена в Каликуте.
В ее задачи входит набор волонтеров, подготовка персонала, обеспечение оборудованием и анальгетиками в ситуациях, когда государственные службы бессильны.
За последние восемь лет наша служба существенно выросла и достигла среднего числа 2000 пациентов в год в основной клинике, расположенной в Каликуте. Ежедневно необходимую помощь получают около 60 человек, а каждый месяц на прием записываются порядка 100-130 новых пациентов. Мы ведем работу с врачами из отдаленных районов и неправительственными фондами, направленную на создание филиалов клиники на местах. В различных округах нашего штата эффективно функционируют уже 27 таких клиник. В некоторых из них есть даже программы визита на дому, созданные для помощи тяжелобольным нетранспортабельным пациентам [15]. По нашей оценке на сегодняшний день 15% от всего количества нуждающихся в паллиативном лечении боли в Керале получают ее.
Много достигнуто за эти восемь лет, но по-прежнему в Индии остается около миллиона человек, нуждающихся в облегчении боли. Не нужно дорогих лекарств и сложных изощренных методов, чтобы им помочь. Морфин, изготовленный из мака, выращенного в Индии, немного других не слишком дорогих препаратов, и главное, понимание руководителей здравоохранения, что человек имеет право на избавление от боли - вот и все, что нужно для этого.
Дополнительная литература
1. IASP Sub-committee on Taxonomy. Pain terms: a list with definitions and notes on usage. Pain 1980;8:249-52.
2. Black RG. The Chronic Pain Syndrome. Surgical Clinics of North America 1975;55:999-1011
3. World Health Organisation. Cancer Pain Relief. WHO. 1986
4. Twycross R. Introducing Palliative Care. Radcliffe Medical Press. Oxford. 1999
5. Sureshkumar K, Rajagopal MR, Naseema AM. Intravenous morphine for emergency treatment of cancer pain. Palliative Medicine 2000;14:183-188
6. Expert Working Group of the European Association for Palliative Care. Morphine in cancer pain: modes of administration. British Medical Journal 1996;312:823-826
7. Rajagopal MR, Joranson DE, Gilson AM. Medical use, misuse and diversion of opioids in India. The Lancet 2001;358:139-143
8. Woodruff R. Palliative Medicine: Symptomatic and Supportive Care for Patients with Advanced Cancer and AIDS. Oxford University Press, Melbourne. 1999
9. Kalso E, Tramer HJ, McQuay, et al. Systemic local-anaesthetic-type drugs in chronic pain: a systematic review. European Journal of Pain 1998;2:3-14
10. Fisher K, Coderre TJ, Hagen NA et al. Targeting the N-Methyl-D-Aspartate Receptor for Chronic Pain Management: Preclinical Animal Studies, Recent Clinical Experience and Future Research Directions. Journal of Pain Symptom Management 2000;5:358-73
11. Pud D, Eisenberg E, Spitzer A et al. The NMDA receptor antagonist amantadine reduces surgical neuropathic pain in cancer patients: a double blind, randomized, placebo controlled trial. Pain 1998;75:349-354
12. Korevaar WC. Transcatheter epidural neurolysis using ethyl alcohol. Anesthesiology 1988;69:989-93.
13. Sureshkumar R, Rajagopal MR. Palliative Care in Kerala. Problems at Presentation in 440 patients with advanced cancer in a South Indian state. Palliative Medicine 1996; 10:293-8
14. Rajagopal MR, Sureshkumar. A model for delivery of palliative care in India - The Calicut Experiment. Journal of Palliative Care 1999;15:44-49
15. Ajithakumari K, Sureshkumar K, Rajagopal M R. Palliative Home Care - The Calicut Experiment. Palliative Medicine 1997;11:451-454
Автор(ы): Раджагопал М.Р. (Керала, Индия)