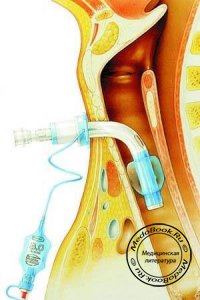
0
Трахеостомия является распространенной хирургической операцией, выполняемой у тяжелобольных пациентов в отделениях интенсивной терапии (ОИТ). В опубликованных сообщениях подтверждено наличие большого количества осложнений, связанных с трахеостомией, частота которых варьирует от 6 до 66% [1-6]. Летальность, обусловленная наложением трахеостомы, составляет от 0 до 5%. [4, 5] Минимально инвазивные процедуры быстро преобразуют многие области хирургии. Чрескожная трахеостомия - минимально инвазивная альтернатива традиционной трахеостомии, была впервые описана Toye и Weinstein в 1969 году [7].
Для выполнения чрескожной трахеостомии подходят два новых способа, основанных на методике Сельдингера. В настоящее время наиболее популярным является метод Cliaglia, разработанный Cliaglia и соавт. в 1985 году, при котором используется несколько расширителей (дилататоров) разного диаметра. При другой методике, описанной Griggs и соавт. в 1990 году, применяется техника одномоментного расширения трахеостомического отверстия с помощью модифицированного зажима Howard-Kelly, выступающего в роли трахеального дилататора [9].
Чрескожная трахеостомия может выполняться у постели больного анестезиологом и не требует перевода в операционную. Необходимо проведение мониторинга (ОИТ) и помощь среднего медицинского персонала.
Показания к трахеостомии
Показания к трахеостомии [10]:
♦ Оптимизация условий для прекращения вентиляции легких с положительным давлением и седации.
♦ Восстановление проходимости верхних отделов дыхательных путей ниже места обструкции.
♦ Предотвращение аспирации содержимого глотки или желудочно-кишечного тракта.
♦ Улучшение условий для санации трахеобронхиального дерева.
♦ Необходимость длительного поддержания проходимости дыхательных путей пациента.
Обстоятельства, при которых традиционная хирургическая трахеостомия может быть более безопасной, чем чрескожная методика
♦ Экстренная установка трахеостомической трубки.
♦ Плохо пальпируемые анатомические ориентиры:
◊ очень тучные пациенты
◊ очень короткая или толстая шея
◊ увеличенная щитовидная железа
◊ не пальпируется перстневидный хрящ
◊ большое смещение трахеи
♦ Инфекция в области точки, выбранной для трахеостомии.
♦ Детская возрастная группа (спорный вопрос) [11]. У детей трахея более податлива, чем у взрослых, поэтому она имеет тенденцию к спадению при давлении на нее расширителем.
♦ Предшествующие операции на шее могут изменить ее анатомию.
♦ Нестабильный перелом шейного отдела позвоночника.
♦ Потребность в ПДКВ >15 см вод. ст., так как во время процедуры может быть скомпрометирована оксигенация крови.
♦ Злокачественные новообразования в месте трахеостомии.
♦ Неуправляемая коагулопатия рассматривается как относительное противопоказание.
Преимущества чрескожной трахеостомии перед традиционной методикой
♦ Относительно простая техника исполнения, подходящая для обученного персонала в обстановке интенсивной терапии.
♦ Для чрескожной трахеостомии не требуется условий операционной. Процедура обычно выполняется под местной анестезией с седацией и нервно-мышечным блоком.
♦ При формировании отверстия между кольцами трахеи кровеносные сосуды обычно не повреждаются, в результате чего уменьшается кровопотеря. Кроме того, трахеостомическая трубка точно соответствует отверстию в трахее и таким образом сводится к минимуму любая склонность к кровотечению после процедуры.
♦ Частота инфекционных осложнений при чрескожной трахеостомии составляет от 0 до 3,3%, тогда как для открытой трахеостомии сообщалось о таком высоком значении данного показателя, как 36% [12, 13].
♦ Частота возникновения стенозов при чрескожной трахеостомии составляет от 0 до 9% [13, 14]. Данные о количестве поздних осложнений после открытой трахеостомии, таких как стеноз трахеи, трахеомаляция, свищ и рубцевание, широко варьируют.
♦ Маленькое и аккуратное отверстие после дилатационной трахеостомии обычно закрывается менее грубым рубцом.
Описание методик чрескожной трахеостомии
Описание методик чрескожной трахеостомии [10, 15].
Первичным требованием для выполнения чрескожной трахеостомии является присутствие обученного анестезиолога для защиты дыхательных путей пациента. Необходимо иметь лекарственные препараты и инструменты для быстрой последовательной оротрахеальной интубации трубкой с манжетой.
Необходимо обеспечить адекватный уровень анестезии для пациента, чтобы избежать движений больного, а также мониторинг, используя стандартные методики. Положив валик под лопатки, разгибают шею. Область вокруг места наложения трахеостомы обрабатывают раствором антисептика. Операционное поле отграничивается стерильным бельем.
Пальпацией определяют щитовидный и перстневидный хрящи, первые три кольца трахеи. Выбирается промежуток для трахеостомии, который может располагаться между первым и вторым или вторым и третьим кольцами. Манжету установленной эндотрахеальной трубки сдувают и трубку извлекают под контролем прямой ларингоскопии, пока в гортани не визуализируется ее манжета. Это нужно делать очень аккуратно, особенно если вы имели проблемы при интубации трахеи, обусловленные короткой шеей, установленные брекеты, отсутствие зубов и так далее. Эндотрахеальная трубка должна быть тщательно фиксирована, чтобы предотвратить ее смещение во время процедуры, а манжета надута. Подтягивание трубки необходимо для беспрепятственного введения в трахею проводника и расширителей. Использование фиброоптического бронхоскопа уменьшает риск развития осложнений, связанных с чрескожной трахеостомией [16, 17]. Бронхоскоп можно ввести в эндотрахеальную трубку для наблюдения и уточнения точки входа иглы. Она должна находится в центре передней стенки трахеи. Необходимо обращать внимание на то, чтобы не повредить бронхоскоп иглой. Фиброоптический бронхоскоп также позволяет наблюдать проведение расширителей или конца модифицированного зажима Howard-Kelly. Тем самым уменьшается риск повреждения задней стенки трахеи в ходе процедуры и можно подтвердить правильное расположение трахеостомической трубки.
До начала процедуры необходимо выполнить преоксигенацию пациента 100% кислородом в течение как минимум 5 минут. Оротрахеальную трубку нельзя удалять, пока пациент не переведен на вентиляцию через трахеостомическую трубку, правильное расположение которой необходимо подтвердить аускультацией легких и, в идеале, капнографией. Перед трахеостомией, вместо оротрахеальной интубации, у некоторых пациентов отделения интенсивной терапии (ОИТ) может использоваться ларингеальная маска (ЛМ), например, у больных, которым требуется относительно небольшое давление вдоха для поддержания адекватного газообмена без риска аспирации желудочным содержимым [18, 19].
Для уменьшения кровотечения рекомендуется выполнить инфильтрацию мягких тканей местным анестетиком в выбранном для трахеостомы месте (например, лидокаин 1% с адреналином 1:200000).
В точке предполагаемого введения предварительно делают горизонтальный разрез скальпелем. Далее зажимом тупо разделяют ткани, пока не начнет пальпироваться перстневидный хрящ и верхние кольца трахеи. После этого иглу с канюлей вводят по средней линии между первым и вторым, либо вторым и третьим кольцами трахеи (рисунок "Этапы чрескожной трахеостомии: Введение иглы").
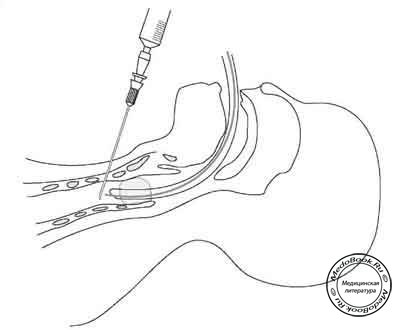
Рисунок "Этапы чрескожной трахеостомии: Введение иглы"
Иглу медленно продвигают вперед с постоянной аспирацией, пока положение кончика иглы в трахее не подтвердится поступлением воздуха в шприц.
Через канюлю вводят гибкий J-образный проводник (рисунок "Этапы чрескожной трахеостомии: Введение J-образного проводника") и его положение контролируют с помощью фиброоптического бронхоскопа (если есть такая возможность).
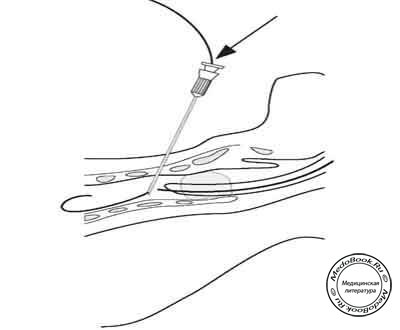
Рисунок "Этапы чрескожной трахеостомии: Введение J-образного проводника"
Затем, через мягкие ткани в трахею, скользя по проводнику, вводят маленький твердый предварительный расширитель. Далее, следя за тем, чтобы проводник остался на месте, расширитель удаляют.
Для расширения стомы по методике Ciaglia используется серия изогнутых заостренных дилататоров (рисунок "Этапы чрескожной трахеостомии: Расширение стомы при помощи дилататора"), начиная с наименьшего из них [8].
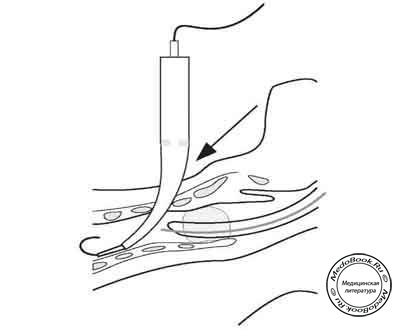
Рисунок "Этапы чрескожной трахеостомии: Расширение стомы при помощи дилататора"
Скользя по "проводящему катетеру", дилататор вводится, пока его тупой конец не сравняется с меткой на катетере "положение расширителя". В ходе формирования стомы тонкий конец каждого дилататора смазывают в жидком стерильном геле и проводят несколько раз по проводнику со значительным нажимом. Отверстие в трахее легче сформировать, используя вращающее движение дилататора или повторное неоднократное его введение в трахею. Стому постепенно расширяют на два размера больше диаметра дилататора, равного по размеру трахеостомической трубке. Затем, на смазанный и точно соответствующий дилататор, надевают трахеостомическую трубку, смазывают ее и вводят с дилататором в трахею (рисунок "Этапы чрескожной трахеостомии: Введение трахеостомической трубки").
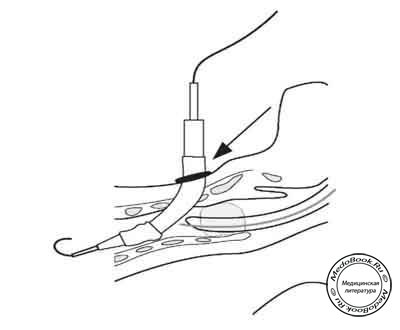
Рисунок "Этапы чрескожной трахеостомии: Введение трахеостомической трубки"
Наконец, расширитель, проводник и "проводящий катетер" удаляют, оставляя трахеостомическую трубку на месте. При методике формирования стомы под названием "Голубой носорог" (Cook, Великобритания), вместо серии расширителей используется один градуированный дилататор. В остальном техника трахеостомии схожа.
При использовании методики Griggs, после установки проводника дилататор удаляют и убеждаются в том, что проводник свободно перемещается через ткани [9]. Расширяющий зажим (модифицированный зажим Howard-Kelly) продвигают с наклоном к трахее под таким же углом, как и проводник, формируя стому. Зажим поднимают в вертикальное положение и открывают, разделяя трахею между кольцами. Лапки зажима должны находиться в трахее, параллельно ей. Затем открытый зажим достают обратно, добиваясь того, чтобы размер стомы был достаточен для проведения трахеостомической трубки, которую с обтуратором по проводнику вводят в трахею. После этого проводник и обтуратор удаляют, оставляя трахеостомическую трубку на месте.
Манжету трубки надувают, подсоединяют аппарат ИВЛ и трубку закрепляют тесьмой вокруг шеи. Адекватность вентиляции верифицируют аускультацией грудной клетки. Через трубку аспирируют кровь и секрет. Также проверяют наличие подкожной эмфиземы в области трахеостомы и выполняют рентгенографию органов грудной клетки для контроля положения трубки и исключения пневмоторакса. Правильное положение трахеостомической трубки может быть определено, если через нее в трахею ввести фиброоптический бронхоскоп.
Осложнения чрескожной трахеостомии
Несмотря на то, что осложнения возникают такие же, как при хирургической трахеостомии, количество их меньше. По некоторым данным осложнения при чрескожной трахеостомии в сравнении с традиционной встречаются реже. Однако в этих сообщениях трудно выделить влияние на количество осложнений квалификации оперирующего и выбора методики исполнения. В одном из исследований общая летальность при чрескожной трахеостомии была равна 0,3%, а при хирургической трахеостомии 3,2% [20]. Стеноз трахеи встречался в 3,3% случаев (при хирургической трахеостомии 6,6%) и общая доля осложнений составляла около 15% (при хирургической трахеостомии 42%).
Осложнения при наложении трахеостомы
Ранние осложнения при наложении трахеостомы
♦ В ходе процедуры у пациента может развиться гипоксия вследствие нарушения вентиляции легких. Кроме того, ИВЛ может быть затруднена при непреднамеренной пункции манжеты эндотрахеальной трубки. Если при введении трахеостомической трубки неожиданно возникают трудности, стоящую в трахее интубационную трубку необходимо провести ниже разреза и продолжать вентиляцию легких, пока состояние пациента не станет достаточно стабильным для возобновления процедуры.
♦ У пациента может развиться пневмоторакс и пневмомедиастинум, а также ложный ход и подкожная эмфизема, обусловленные расположением трахеостомической трубки в паратрахеальном пространстве.
♦ Повреждение задней стенки трахеи может привести к возникновению трахеопищеводного свища.
♦ Развитие массивного кровотечения не характерно. Небольшое кровотечение обычно может быть остановлено прижатием сосудов или, изредка, прошиванием. Попадание крови в дыхательные пути потенциально опасно возможностью возникновения обструкции бронхов сгустком крови.
♦ Пункция иглой латеральной стенки трахеи может в последующем привести к стенозу [21].
♦ Удаление трахеостомической трубки вскоре после процедуры опасно, так как отверстие в трахее маленькое или располагается глубоко в тканях, поэтому в случае необходимости повторное введение трубки может сопровождаться значительными сложностями. Ее нельзя проталкивать в трахею в слепую. Трахеостомическая трубка устанавливается после оротрахеальной реинтубации и надлежащего расширения сформированной стомы.
♦ Вследствие инфекции или эрозии сосудов может возникнуть вторичное кровотечение.
Поздние осложнения при наложении трахеостомы
Случаи возникновения стеноза подсвязочного пространства при чрескожной трахеостомии редки.
Причины, ведущие к развитию стеноза, включают отек и повреждение слизистой оболочки гортани, высокое давление, оказываемое манжетой эндотрахеальной трубки, и длительная трансларингеальная интубация [22, 23]. Однако в некоторых исследованиях показано, что при чрескожной трахеостомии стенозы подсвязочного пространства встречаются реже, чем при открытой хирургической трахеостомии.
Заключение
Чрескожная трахеостомия направлена на восстановление проходимости и контроль над состоянием дыхательных путей пациентов отделения интенсивной терапии (ОИТ). Главными преимуществами методики является возможность ее выполнения у постели больного, удобство для персонала отделения интенсивной терапии (ОИТ) и отсутствие перерыва в лечении и мониторинге тяжелобольных пациентов. Проведенными в западных странах исследованиями выявлена значительная экономическая выгода от использования данной методики [15]. Основными препятствиями на пути использования чрескожной трахеостомии в нашей стране являются высокая стоимость и недостаток необходимых наборов для трахеостомии. Эти ограничения могут быть уменьшены при стерилизации и повторном использовании компонентов наборов для чрескожной трахеостомии.
Литературные данные
1. Heffner JE, Miller KS, Sahn SA. Tracheostomy in the intensive care unit Part I: Indications, technique, management. Chest 1986;90:269-274
2. Stock MC, Woodward CG, Shapiro BA, Cane FD, Lewis V, Pecaro B. Perioperative complications of elective tracheostomy in critically ill patients. Critical Care Medicine 1986;14:861-863
3. Stauffer JL, Olson DE, Petty TL. Complications and consequences of endotracheal intubation and tracheostomy. American Journal of Medicine 1981;70:65-76
4. Chew JY, Cantrell RW. Tracheostomy: complications and their management. Archives of Otolaryngology 1972;96:538-545
5. Skaggs JA, Cogbill CL. Tracheostomy: management, mortality, complications. American Surgery 1969;35:393-396
6. Glas WW, King OJ Jr, Lui A. Complications of tracheostomy. Archives of Surgery 1962;85:72-9
7. Leinhardt DJ, Mughal M, Bowles B, Glew R, Kishen R., MacBeath J, Irving M. Appraisal of percutaneous tracheostomy. British Journal of Surgery 1992;79:255-258
8. Ciaglia P, Firsching R, Syniec C. Elective percutaneous dilatational tracheostomy: a new simple bedside procedure; preliminary report. Chest 1985;87:715-719
9. Griggs WM, Korthley LIG, Gilligan JE et al. A simple percutaneous tracheostomy technique. Surgery, Gynaecology and Obstetrics 1990;170:543-545
10. Soni N. Percutaneous tracheostomy: How to do it. Journal of Applied Medicine 1998;1:23-31
11. Toursarkissian B, Fowler CL, Zweng TN, Kearney PA. Percutaneous dilatational tracheostomy in children and teenagers. Journal of Pediatric Surgery 1994;29:1421-1424
12. Toursarkissian B, Zweng TN, Kearney PA et al. Percutaneous dilatational tracheostomy: Report of 141 cases. Annals of Thoracic Surgery 1994;57:862-867
13. Winkler WB, Karnik R, Seelman O, et al. Bedside percutaneous dilatational tracheostomy with endoscopic guidance: experience with 71 ICU patients. Intensive Care Medicine 1994;20:476-479
14. Hazard P, Jones C, Bentinone J. Comparative clinical trial of standard operative tracheostomy with percutaneous tracheostomy. Critical Care Medicine 1991;19:1018-1024
15. Reeve IR. Percutaneous tracheostomy in: Anaesthesia Review No. 15 edited by Kaufman L and Ginsburg R, Toronto, Churchill - Livingstone: 1999, pp169-183
16. Barba Ca, Angood PB, Kauder DR, et al. Bron-choscopic guidance makes percutaneous tracheostomy a safe, cost effective and easy to teach procedure. Surgery 1995;118:879-883
17. Fernandez L, Norwood S, Roettger R, Gass D, Wilkins H. Bedside percutaneous tracheostomy with bronchoscopic guidance in critically ill patients. Archives of Surgery 1996;131:129-132
18. Dexter TJ. The laryngeal mask airway: method to improve visualization of the trachea and larynx during fibreoptic assisted percutaneous tracheostomy. Anaesthesia and Intensive Care 1994;22:35-39
19. Tarpey JJ, Lynch L, Hart S. The use of a laryngeal mask to facilitate the insertion of a percutaneous tracheostomy. Intensive Care Medicine 1994;20:448-449
20. Hill BB, Zweng TN, Maley RH, et al. Percutaneous dilatational tracheostomy: report of 356 cases. Journal of Trauma 1996;40:238-243
21. van Heurn LWE, Goei R, de Ploeg I, Ramsay G, Brink PRG. Late complications of percutaneous dilatational tracheostomy. Chest 1996;110:1572-1575
22. Bishop G, Hillman K, Bristow P. Tracheostomy in: Yearbook of Intensive Care and Emergency Medicine 1997. Heidelberg, Springer-Verlag; pp. 457-469
23. McFarlane C, Denholme SW, Sudlow CL et al. Laryngotracheal stenosis, a serious complication of percutaneous tracheostomy. Anaesthesia 1994;49:38-40
Автор(ы): Проф. А. Рудра (Национальный медицинский колледж, Калькутта, Индия)