0
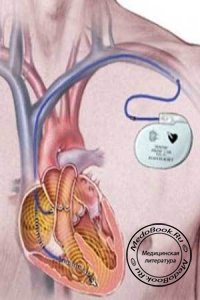
Первые электрокардиостимуляторы были установлены пациентам в конце 50-х годов. В настоящее время, к примеру, в США около 1 миллиона человека пользуются постоянными электрокардиостимуляторами, а в мире ежегодно имплантируется около 250000 новых аппаратов.
Первые электрокардиостимуляторы были сравнительно несложными устройствами, обеспечивающими несинхронизированную стимуляцию одной камеры сердца. В последующем были разработаны более сложные программируемые стимуляторы двух камер сердца с меняющейся частотой стимуляции, что позволило улучшить, результаты лечения и устранить некоторые нежелательные эффекты кардиостимуляции. Значительно увеличился и срок службы электрокардиостимуляторов (до 7-10 лет и более).
Сегодня электрокардиостимуляция (ЭКС) представляет собой отдельную специальность, поэтому вопрос об имплантации электрокардиостимулятора и выборе конкретного устройства решает специалист.
В 1991 году рабочая группа Американского колледжа кардиологов и Американской ассоциации сердца предложила классификацию показаний к электрокардиостимуляции.
Показания к электрокардиостимуляции
| Состояние | Класс показаний |
| Синдром дисфункции синусового узла |
I. Брадикардия, сопровождающаяся клиническими симптомами II. Брадикардия <40 в минуту при отсутствии четкой связи между симптомами и редким ритмом III. Отсутствие симптомов |
| Атриовентрикулярная блокада |
I. Блокада ІІ-ІІІ степени, сопровождающаяся клиническими симптомами, бессимптомная блокада III степени при брадикардии <40 в минуту II. Бессимптомная блокада II степени или полная поперечная блокада с частотой сердечных сокращений >40 в минуту III. Блокада I степени или бессимптомная блокада II степени I типа |
| Би- или трифасцикулярная блокада |
I. Блокада ножек пучка Гиса с перемежающейся полной поперечной блокадой, сопровождающейся симптомами, или блокада II степени II типа II. Интервал HV >100 мс или блокада ножек пучка Гиса, сопровождающаяся обмороками, которые не могут быть объяснены другими причинами III. Бессимптомная блокада ножек пучка Гиса или фасцикулярная блокада, сопровождающаяся атриовентрикулярной блокадой I степени |
| Нейрогенные обмороки |
I. Повторные обмороки, провоцируемые стимуляцией каротидного синуса, асистолия >3 с при минимальном давлении на каротидный синус II. Обмороки, связанные с брадикардией, развивающейся при запрокидывании головы III. Повторные обмороки при отсутствии кардиоингибирующего ответа |
| Кардиомиопатия |
I. Нет II. Обструктивная гипертрофическая кардиомиопатия, сопровождающаяся выраженной клинической симптоматикой, рефракторной к фармакотерапии III. Дилатационная кардиомиопатия с тяжелой симптоматикой |
К I классу отнесены состояния, при которых, по общему мнению, следует имплантировать электрокардиостимулятор, ко II - состояния, при которых электрокардиостимуляторы используются часто, однако вопрос об их необходимости является спорным, к III - состояния, при которых электрокардиостимуляция, по общему мнению, не требуется.
Естественно, при решении вопроса об имплантации электрокардиостимулятора учитывают: общее состояние больного, его профессию и образ жизни, согласие на операцию и т.п. В то же время возраст не является решающим фактором, так как сегодня электрокардиостимуляторы с успехом имплантируют пациентам не только молодого и среднего, но и старческого возраста.
Основным показанием к постоянной электрокардиостимуляции является синдром дисфункции синусового узла (более 50% больных с водителями ритма), который включает в себя широкий спектр нарушений синусового ритма (синусовая брадикардия, синоатриальная блокада, синдром брадикардии-тахикардии). Основное значение для решения вопроса об установке водителя ритма имеет наличие выраженной брадикардии, сопровождающейся клиническими признаками снижения церебрального кровотока (например, обмороками).
Вторым главным показанием к электрокардиостимуляции (ЭКС) является атриовентрикулярная блокада II-ІII степени, сопровождающаяся выраженной брадикардией и приступами Морганьи-Эдемса-Стокса. Нарушение атриовентрикулярной проводимости может быть результатом усиления активности блуждающего нерва. Подобные эпизоды нередко встречаются в ночное время при отсутствии клинических проявлений и не являются основанием для электрокардиостимуляции. Причиной поперечной блокады может быть блокада обеих ножек пучка Гиса (или правой ножки и обеих ветвей левой ножки), которая также может быть показанием к установке электрокардиостимулятора.
К появлению обмороков могут привести нарушения автономной нервной регуляции артериального давления (АД) и частоты сердечных сокращений (синдром каротидного синуса). Повышенная реакция каротидного синуса на давление сопровождается периодами асистолии или выраженной гипотонией. Стимуляция сердца может дать благоприятный эффект у больных с выраженной брадикардией или эпизодами асистолии.
Обозначения электрокардиостимуляторов
Для обозначения электрокардиостимуляторов используют буквы:
- Первая буква указывает камеру, на которую действует электрокардиостимулятор (А - предсердие, V - желудочек, D - обе камеры). В настоящее время используют в основном двухкамерные электрокардиостимуляторы, которые позволяют синхронизировать сокращения предсердий и желудочков и лучше имитировать нормальную работу сердца.
- Вторая буква обозначает камеру, где установлен чувствительный датчик электрокардиостимулятора (А - предсердие, V - желудочек, D - обе камеры, О - нет), дающий возможность выявить собственную электрическую активность соответствующей камеры сердца.
- Третья буква указывает тип ответа на регистрируемую активность (I - угнетение, Т - активация и D - двойной).
Однокамерные электрокардиостимуляторы (AAI, VVI) обычно работают в режиме "on demand" (по потребности), т.е. при появлении собственного электрического сигнала происходит подавление искусственного водителя ритма.
В настоящее время чаще используют двухкамерные электрокардиостимуляторы (DDD, DDI). Синхронизация сокращения предсердий и желудочков обеспечивает более эффективное наполнение левого желудочка и увеличение (до 20%) конечного диастолического объема и ударного объема. Сохранение атриовентрикулярной синхронии у больных с синдромом дисфункции синусового узла сопровождается повышением выживаемости и снижением частоты мерцания предсердий и тромбоэмболических осложнений.
Следует отметить, что в некоторых ситуациях, например, при синдроме дисфункции синусового узла и нормальной атриовентрикулярной и внутрижелудочковой проводимости можно имплантировать однокамерный электрокардиостимуляторы (AAI). Еще одним свойством электрокардиостимуляторов является способность значительно повышать частоту стимуляции (обозначается буквой R) в ответ на физическую нагрузку с целью удовлетворения возросших метаболических потребностей организма.
С этой целью устанавливают специальные датчики (сенсоры), реагирующие на движения тела, грудной клетки при дыхании, химические стимулы и др. Возможно и одновременное использование различных сенсоров.
Хотя подобные электрокардиостимуляторы имеют определенные ограничения (более короткий срок службы батарейки, высокая стоимость, необходимость частого обследования пациентов в первые месяцы после имплантации электрокардиостимулятора с целью коррекции режима работы стимулятора и др.), однако они могут оказаться полезными для больных с неадекватным хронотропным ответом на повышение метаболической потребности.
Автор(ы): профессор Князева Л.И., профессор Горяйнов И.И. "Учебно-методическое пособие по внутренним болезням"