0
Фармакокинетика изучает поведение лекарственного препарата после поступления его в живой организм. Проще говоря, основная задача этого раздела фармакологии описать, "как организм взаимодействует с препаратом". В этом контексте изучаются процессы абсорбции, распределения и выведение препарата (путем метаболизма или экскреции). Детальный фармакокинетический анализ выражает эти процессы в математическом виде и характеризует их изменения во времени. Принципы, лежащие в основе фармакокинетики, помогают понять механизмы действия препаратов, используемых в анестезиологии, в частности, для тотальной внутривенной анестезии.
В этой статье мы рассмотрим три основных фармакокинетических процесса:
♦ Абсорбция
♦ Распределение
♦ Элиминация (выведение)
◊ Метаболизм
◊ Экскреция
Абсорбция
Желудочно-кишечный тракт и плазма не являются точкой приложения действия большинства препаратов. Таким образом, для того, чтобы достигнуть области своего действия, лекарственное вещество должно проникнуть через клеточную мембрану.
Существует три механизма переноса препаратов через липидные мембраны клеток:
Простая диффузия
Молекулы соединения движутся по градиенту концентрации. Это пассивный процесс, который не требует затрат энергии.
Неионная диффузия
Большинство препаратов с химической точки зрения представляют собой слабые кислоты или слабые основания. Это означает, что при растворении в воде они ионизируются, высвобождая ион водорода (слабые кислоты) или принимая его от воды (слабые основания). Ионизированная молекула несет электрический заряд и в этом состоянии не способна преодолеть клеточную мембрану. В растворенном состоянии ионизированная и неионизированная формы препарата находятся в состоянии равновесия. То, какая часть препарата перейдет в ионизированное состояние, зависит от двух факторов. Первый из них является характеристикой препарата и носит название pKa. Этот показатель является константой. В роли второго из рассматриваемых факторов выступает pH раствора. Если подумать, подобное положение представляется очевидным: pH раствора отражает концентрацию ионов водорода, которая оказывает влияние на скорость диссоциации слабых кислот и оснований. Слабые кислоты диссоциируют и становятся ионизированными в щелочной среде (т.е. "сбрасывают" ионы водорода в среду, где их относительно мало), а слабые основания переходят в ионизированную форму в кислой (т.е. принимают ионы водорода из раствора, где существует их относительный избыток).
Показатель pKa связан с состоянием равновесия, которое существует между ионизированной и неионизированной формами соединения. Его также можно описать как "pH растворителя, при котором 50% препарата находятся в ионизированной, а оставшиеся 50% - в неионизированной форме". Если pH раствора соответствует pH препарата, доли ионизированной и неионизированной форм равны (50/50%).
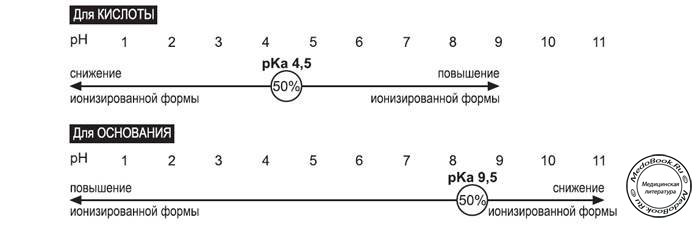
Представленные факторы имеют большое значение в описании абсорбции, поскольку, как уже упоминалось ранее, только неионизированная форма препарата растворима в жирах (липидах) и может проникать через клеточную мембрану. Ионизированная форма не способна в обычных условиях проникнуть в клетку.
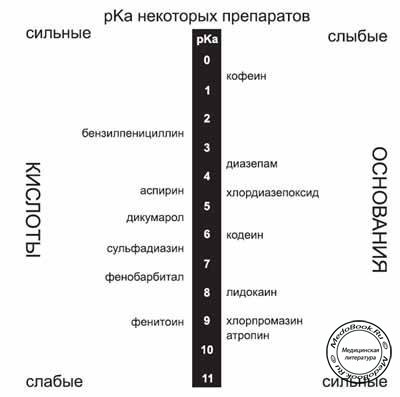
В качестве примеров слабых кислот можно назвать фенитоин, тиопентал, аспирин (салицилаты) и пенициллины. К препаратам, обладающим свойствами оснований, относятся диазепам, местные анестетики, недеполяризующие миорелаксанты, морфин и петидин.
В качестве примера, уместного в контексте применения местных анестетиков (слабые основания), можно сказать о повышении их диссоциации или ионизации в инфицированных тканях, в области которых обычно наблюдается тенденция к снижению pH (закисление среды). Доля неионизированной формы, способной проникнуть через мембрану нервных окончаний снижается, что и объясняет, например, снижение эффективности лидокаина при инфильтрации им инфицированных тканей. Значения pKa некоторых препаратов представлены выше.
Транспорт с помощью переносчиков
Расположенные в области клеточной мембраны протеины могут выступать в роли переносчиков лекарственных препаратов. Обычно в отношении взаимодействия между белком и препаратом существует определенная специфичность. Белки-переносчики, как правило, переносят препарат только в одном направлении и могут быть ингибированы другими соединениями. Именно активный транспорт с участием переносчиков дает возможность ионизированным молекулам препарата проникнуть в клетку. Например, данный механизм отвечает за экскрецию пенициллинов, активно протекающую в почках. Еще один препарат - пробенецид использует тот же транспортный механизм и вытесняет пенициллин в конкурентном экскреторном взаимодействии. Это стало поводом к использованию пробенецида для уменьшения экскреции пенициллинов, что соответственно, сопровождается увеличением продолжительности их действия.
Существует два варианта опосредованного переносчиками транспорта:
◊ облегченная диффузия, при которой молекулы движутся пассивно через мембрану по градиенту концентрации в связи с транспортным белком. Данный вариант не требует затрат энергии.
◊ активный транспорт, во время которого, напротив, молекулы могут переноситься против концентрационного градиента (из области с низкой концентрацией в направлении более высокой). Этот процесс требует энергетических затрат (распад АТФ).
Пути абсорбции
Пероральный путь абсорбции
Этот путь приема лекарственных препаратов практически не сопровождается каким-либо дискомфортом и поэтому наиболее широко используется. На каком участке ЖКТ и каким образом лекарственный препарат будет абсорбирован, зависит от множества факторов. К ним относятся состав препарата, его жирорастворимость, форма (таблетки или капсулы), чувствительность к действию энзимов, состояние моторики кишечника. Значение pH кишечника играет важную роль, поскольку этот показатель влияет на степень ионизации соединения и, таким образом, определяет размер жирорастворимой (неионизированной) доли препарата, которая будет пассивно абсорбирована. Содержимое желудка отличается высокой кислотностью и имеет очень низкое значение pH. Следовательно, препараты, относящиеся к классу слабых кислот, пребывают в этом отделе ЖКТ в малоионизированной форме и легко абсорбируются. Среда тонкого кишечника, напротив, имеет более высокое (щелочное) значение pH, что облегчает абсорбцию препаратов, относящихся к классу слабых оснований. В качестве иллюстрирующего примера обычно приводится аспирин, который имеет pKa = 4,4 и практически не ионизирован в кислой среде желудка с pH около 1. Подобное состояние дел способствует абсорбции этого препарата в желудке. При поступлении аспирина в кишечник его молекулы начинают ионизироваться, что теоретически не должно способствовать абсорбции. В действительности же большая часть препарата абсорбируется именно в тонком кишечнике, что связано со значительно большей площадью его всасывающей поверхности. Приведенный пример иллюстрирует, что окончательный результат абсорбции зависит от ряда условий.
Все препараты, которые преодолели слизистую кишечника, поступают в систему портального кровообращения и, перед тем как оказаться в системном кровотоке, должны пройти через печень. Многие препараты достигнут точек приложения своего эффекта без потерь, другие претерпевают значительную деградацию (метаболизм) уже на уровне клеток слизистой оболочки кишечника и печени, еще до поступления в системное сосудистое русло. Это равносильно значительному снижению их концентрации в периферической крови и соответственно в тканях органа-мишени по отношению к исходно принятой дозе. Подобный феномен носит название "эффект первого прохождения" (first pass effect). Он может играть роль только при пероральном поступлении препарата и полностью исключается при смене пути введения на внутривенный, внутримышечный, подкожный или сублингвальный (под язык). Это связано с тем, что кровь, оттекающая от прочих областей тела, не проходит через портальную систему и печень и обеспечивает непосредственное поступление препарата в системный кровоток. В качестве примеров лекарственных препаратов, характеризующихся значительным влиянием на их концентрацию "эффекта первого прохождения", можно назвать пропранолол (анаприлин) и лидокаин (их метаболизм происходит преимущественно в печени), а также морфин (метаболизируется в слизистой кишечника и печени). В тех случаях, когда пероральные дозировки значительно превышают парентеральные, мы, как правило, имеем дело с эффектом первого прохождения.
Биодоступность препарата, каким бы путем введения он не поступал в организм, характеризуется соотношением количества препарата, достигшего системной циркуляции, по сравнению с тем же показателем при условии внутривенного его введения. Таким образом, соединение может иметь пероральную и внутримышечную биодоступность; их значения могут различаться. Показатель выражается в процентном соотношении, таким образом, внутривенное введение обеспечивает биодоступность = 100%. Ниже представлено математическое выражение этого показателя (в числителе могут быть использованы другие пути введения).
| Количество циркулирующего препарата после перорапьного приема | ||||
| Пероральная биодоступность | = | -------------------------------------------------------------------------------------------- | х | 100% |
| Количество циркулирующего препарата после в/в введения |
Внутривенный путь введения
Препарат поступает непосредственно в системный кровоток и минует абсорбционные барьеры. Данный путь назначения характерен для большинства используемых в анестезиологии препаратов и является наиболее быстрым и удобным. Скорость наступления эффекта значительно выше, чем при использовании прочих путей введения, но зависит, тем не менее, от количества препарата, покидающего кровоток в области непосредственного приложения действия. К прочим факторам, которые могут оказывать влияние на скорость действия вводимых внутривенно препаратов, относится, в частности, сердечный выброс. При быстром, контролируемом по эффекту, введении таких индукционных агентов, как тиопентал, пациенту с низким сердечным выбросом создаются условия для непреднамеренной передозировки. Это связано с тем, что препарат не способен так же быстро достигнуть ЦНС и быть захваченным тканью мозга, как у людей с нормальным сердечным выбросом, что замедляет наступление эффекта и создает предпосылки для введения излишне высокой дозы препарата (которая, как может показаться анестезиологу, все еще недостаточна для адекватной анестезии).
Внутримышечный / подкожный пути введения
Препараты можно ввести в организм путем внутримышечной или подкожной инъекции. Данный путь введения не обеспечивает постоянной скорости абсорбции, которая зависит в свою очередь от локального кровотока. В состоянии шока всасывание из скелетных мышц и тем более при подкожном введении может быть резко замедлено. В условиях гиповолемии периферический (в т.ч. мышечный и кожный) кровоток резко снижен, что связано с его централизацией и является необходимой компенсаторной реакцией поддержания кровоснабжения жизненно важных органов. Как результат, абсорбция препарата резко снижается и, напротив, при восстановлении кровотока возможно нежелательное на этом этапе ускорение абсорбции. Внутривенное введение сниженных доз препаратов в подобных обстоятельствах нередко менее опасно и, несомненно, удобнее, чем внутримышечное или подкожное введение, создающие только дополнительный риск. Хорошо иллюстрирует этот эффект использование морфина у пациента с шоком. При внутримышечном введение пациент может не ощущать анальгетического эффекта, что связано с резким снижением его абсорбции. Позже, по мере восстановления периферического кровотока, возможно резкое увеличение скорости абсорбции и наступление депрессии дыхания. Внутривенное введение низких доз морфина внутривенно является сравнительно безопасной альтернативой.
Ингаляционный путь введения
Применение летучих анестетиков играет ключевую роль в анестезиологии. Эти препараты используются на этапах индукции и поддержания анестезин. Ингаляционный путь введения обеспечивает быстрый рост уровня препарата в плазме. Этот путь введения не менее актуален для препаратов, которые используются для лечения заболеваний легких (например, сальбутамол). В экстренных ситуациях, когда внутривенное введение временно невозможно, ингаляционный путь является разумной альтернативой (например, остановка кровообращения).
Местное, сублингвальное, ректальное применение
Перечисленные пути также позволяют избежать "эффекта первого прохождения" при условии, что венозный дренаж области не замкнут на систему портального кровотока. Местное применение актуально для таких препаратов, как местные анестетики (в составе крема EMLA) и опиоидов (фентаниловый пластырь). При использовании препарата в виде кожного пластыря фармакокинетика весьма сложна, с чем и связан сложный состав данной лекарственной формы, который предназначен для того, чтобы обеспечивать равномерное поступление препарата.
Распределение
Как только лекарственный препарат оказывается в кровотоке, он претерпевает распределение между всеми органами и тканями организма. Молекулы покидают сосудистое русло и поступают во внеклеточную жидкость и далее проникают в клетки по концентрационному градиенту. После внутривенного введения пиковая концентрация препарата в плазме достигается настолько быстро, что не позволяет определить ее значение путем обычного забора крови. Далее начинается снижение концентрации, что связано с двумя процессами: перераспределением и элиминацией, причем последняя осуществляется путем метаболизма и экскреции. Эти процессы протекают параллельно, но именно перераспределение играет основную роль в резком начальном снижении плазменной концентрации. Логично, что препараты раньше и быстрее проникают в ткани с высоким уровнем кровотока (сердце, легкие, мозг), по сравнению с областями промежуточной (мышцы) и, наконец, низкой перфузии (жировая ткань, сухожилия, хрящи) (рисунок "Распределение препаратов в различных тканях").
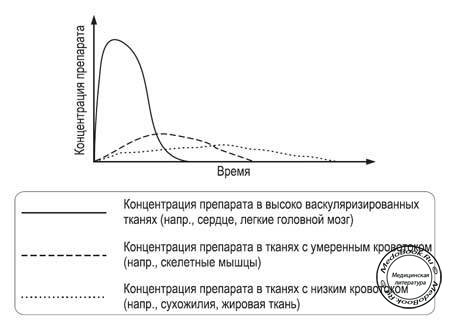
Рисунок "Распределение препаратов в различных тканях"
Далее темп падения концентрации замедляется и перераспределение уступает место ведущего процессу элиминации. При регулярном измерении плазменной концентрации введенного внутривенно препарата и ее графическом отображении можно получить экспоненциально убывающую кривую. Экспоненциальность кривой объясняется тем, что темп снижения концентрации зависит от количества циркулирующего препарата. Этот процесс описывается как кинетика первого порядка и является характерной чертой фармакокинетики большинства препаратов.
Тем не менее, из любого правила есть исключения. Если выведение препарата в основном определяется ферментными системами, последние могут быть перенасыщены поступающим субстратом и перейти в состояние "блокады" или насыщения. Поскольку ферментная система будет работать на максимуме своих возможностей, она не способна более увеличивать скорость метаболизма препарата даже при повышении его концентрации. Это означает, что метаболизм соединения будет происходить с постоянной скоростью, не зависящей от его концентрации (дозы). Этот процесс получил название кинетика нулевого порядка. Графически это может быть представлено в виде прямой линии. Примерами препаратов, характеризующихся кинетикой нулевого порядка, являются этанол и фенитоин (высокие дозы). Экспоненциальный процесс обладает своими собственными характеристиками, которые могут быть использованы для описания фармакокинетических свойств любого препарата. Каждое из этих значений может быть измерено пли рассчитано путем анализа изменений плазменной концентрации во времени.
Период полувыведения (t1/2)
Период полувыведения (t1/2) представляет собой время, необходимое для снижения плазменной концентрации препарата в два раза (по сравнению с исходным уровнем). Этот показатель является важной характеристикой препарата, поскольку именно на нем основан выбор интервала между введениями, а также разработка инфузионных систем. Вводимые путем постоянной инфузии препараты должны помимо прочих характеристик обладать коротким периодом полувыведения.
Объем распределения (Vd)
Объем распределения (Vd) является производной кривой. Он не является реальным анатомическим объемом, а лишь теоретической величиной, отражающей объем, который бы занял препарат при равномерной концентрации, равной плазменной.
Данный показатель рассчитывается следующим образом:
Vd (объем распределения) = введенная доза препарата / концентрация препарата в крови на время "0" графика
С целью точного определения концентрации препарата в нулевой точке времени мы используем математический прием. Как уже было сказано, кривая носит экспоненциальный характер. Если мы возьмем логарифм от значений концентрации (запомните, что брать логарифм от времени не допустимо!) и соединим две точки, мы получим прямую линию. Эта линия позволяет нам провести точную экстраполяцию концентрации на время "0" и получить расчетное значение. Именно изменение логарифмических значений плазменной концентрации во времени используется для расчета используемых нами функций.
Объем распределения дает нам приблизительные сведения относительно жирорастворимости препарата и связывания его с белком. Для того, чтобы понять это, Вы должны вспомнить понятие "общая жидкость тела" (TBW) и характер ее распределения между различными компартментами (секторами) организма (внутриклеточная жидкость, внеклеточная жидкость, интерстициальная жидкость). Экстрацеллюлярная (внеклеточная) жидкость состоит из интерстициальной жидкости и объема плазмы (в сумме 15 л). Общая жидкость тела составляет приблизительно 60% массы, что для взрослого человека приблизительно соответствует 45 л.
|
Внутриклеточная жидкость (30 л) |
Интерстициальная жидкость (11,5 л) |
Плазма (3,5 л) |
Показатель Vd может варьировать от 5 до 1000 литров! Запомните, что это теоретический показатель, а не какой-то реальный объем.
Распределение носит следующий характер:
♦ Vd соответствует объему циркулирующей крови (5 л) для препаратов, полностью связанных с белком. Протеины не могут покинуть кровоток, в связи с чем объем распределения препарата ограничен внутрисосудистым сектором (например, варфарин, гепарин).
♦ Vd приближенно равен объему внеклеточной жидкости (5-30 л) для препаратов, которые ионизированы (имеют заряд). Это связано с низкой жирорастворимостью ионизированных соединений, что лишает их способности беспрепятственно проходить через клеточную мембрану и, следовательно, поступать во внутриклеточный сектор. Тем не менее, эти препараты могут легко диффундировать за пределы внутрисосудистого компартмента и занимать, таким образом, весь объем внеклеточной жидкости (например, цитрат, гентамицин).
♦ Vd близок к показателю общей воды тела / TBW (~ 45 л) для препаратов, обладающих высокой жирорастворимостью. Эти соединения способны проходить через клеточную мембрану и распределяться во внутриклеточном секторе (например, фенитоин, этанол, диазепам).
♦ Vd превышает значение TBW (> 45 л) для препаратов, способных проникать в клетки и активно связываться с тканевыми белками (например, морфин, дигоксин).
Клиренс
Клиренс - это объем крови или плазмы, который "очищается" от препарата за единицу времени. Обычно этот показатель измеряется в миллилитрах в минуту. Клиренс указывает на способность почек и печени выводить препарат.
Можно связать воедино клиренс, объем распределения и время полувыведения с помощью следующего равенства:
t1/2α = Vd / клиренс
Это означает, что время, затраченное на снижение концентрации препарата в крови, прямо пропорционально его объему распределения и обратно пропорционально значению клиренса. Говоря простыми словами, период полувыведения будет короче, если препарат имеет низкое значение объема распределения и высокий клиренс (быстро выводится). Период полувыведения будет дольше, если препарат обладает широким распределением (высокий Vd) и медленно элиминируется почками и печенью (низкий клиренс).
Например, альфентанил, который относительно нерастворим, имеет низкий Vd и очень короткий период полувыведения. Напротив, ремифентанил (новый мощный опиоид, который обладает настолько низким значением t1/2, что может назначаться только в виде постоянной инфузии) обладает очень кратковременным эффектом, который связан с высоким плазменным клиренсом, обусловленным участием в метаболизме препарата эстераз плазмы. В качестве традиционного примера можно также представить суксаметоний, также обладающий кратковременным действием в связи с активным метаболизмом, опосредованным холинэстеразой.
Модель одного компартмента
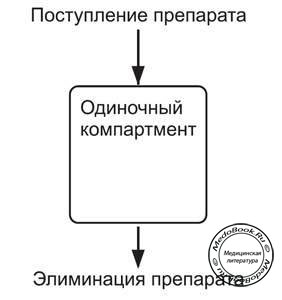
Модель одного компартмента - термин, который часто упоминается в учебниках и руководствах. Эта модель описывает теоретическую ситуацию, при которой препарат поступает в плазму и удаляется из нее по законам простой изолированной системы. Препараты поступают в изолированный компартмент и далее удаляются из него при участии почек и/или печени. Если мы выполним внутривенное введение определенной дозы препарата, распределяющегося только в пределах экстра-целлюлярного пространства, мы можем произвести серию заборов плазмы с равными временными интервалами и построить экспоненциальную кривую (рисунок "Кривая "плазменная концентрация-время"").
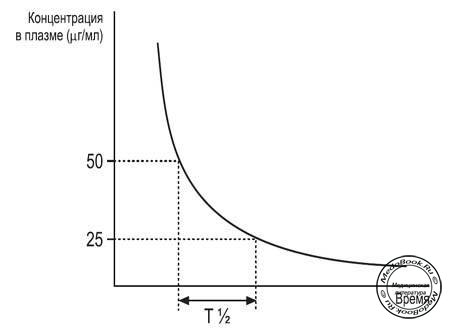
Рисунок "Кривая "плазменная концентрация-время""
Показано извлечение показателя полувыведения (t1/2)
При извлечении логарифма из полученных значений концентрации образуется прямая кривая (рисунок "Логарифмический анализ кривой "плазменная концентрация-время""), что указывает на то, что мы имеем дело с изолированным экспоненциальным процессом и так называемая"модель одного компартмента" в данной ситуации применима.
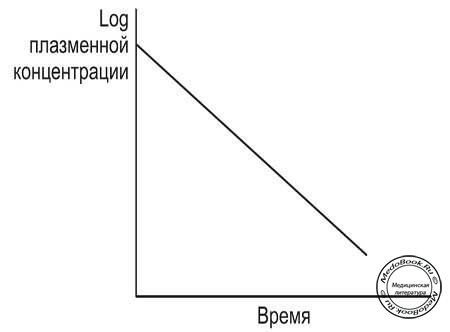
Рисунок "Логарифмический анализ кривой "плазменная концентрация-время""
Показана экстраполяция, позволяющая получить значение "стартовой" концентрации препарата на время "0"
Модель двух или большего числа компартментов
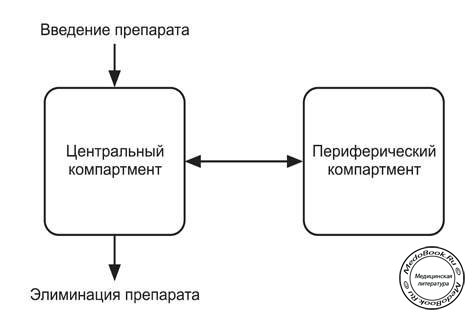
В реальных условиях фармакокинетические модели оказываются более сложными. Препарат не привязан к одному только внеклеточному сектору и может проникать в прочие компартменты (органы) тела, такие как мозг, сердце, мышцы. Все перечисленные органы обладают высоким кровоснабжением и могут выступать как часть центрального компартмента. Прочие типы тканей, такие как жировая, костная и соединительная могут играть роль второго или даже третьего и четвертого компартментов. Плазменная концентрация препарата, которую мы можем измерить, будет в этом случае отражать переход и выведение препарата из всех компартментов. Таким образом, процесс будет формироваться из большого количества экспоненциальных кривых! В этих условиях математические расчеты становятся крайне сложными, а графические значения логарифмов плазменной концентрации представляют собой очень сложную совокупность прямых отрезков (рисунок "Фармакокинетика модели двух компартментов").
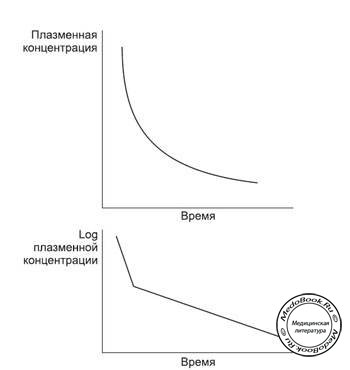
Рисунок "Фармакокинетика модели двух компартментов"
Кривая плазменной концентрации носит сложный экспоненциальный характер, что можно выявить при логарифмическом анализе, в результате которого образуется линия, состоящая из двух прямых отрезков
Необходимо помнить, что процессы выведения препаратов из компартментов, элиминации их почками и печенью и обратное перераспределение в плазму происходят параллельно. Не удивительно, что математические расчеты оказываются такими сложными и громоздкими.
Элиминация
Для большинства препаратов процесс элиминации определяется активностью печени и почек. Тем не менее, некоторые соединения выводятся легкими, кожей или с грудным молоком (жирорастворимые препараты). Для выведения почками препарат должен быть переведен в водорастворимую форму. Некоторые соединения выводятся в неизмененной форме, но большинство подвергаются метаболизму в печени, в результате которого образуются неактивные водорастворимые продукты. Вторая фаза процесса метаболизма - конъюгация обычно направлена на перевод препарата пли продуктов его расщепления в водорастворимую форму (например, образование глюкуронидов). В случаях, когда создание водорастворимой формы невозможно, экскреция происходит с желчью, которая содержит достаточное для растворения препаратов/их метаболитов количество холестерина. Далее желчь поступает в тощую кишку, что создает потенциальную возможность реабсорбции препарата в кровь и увеличения периода его полувыведения. Среди препаратов, используемых в анестезиологии, частично экскретируются с желчью панкурониум и векурониум.
Почки обеспечивают выведение большинства препаратов путем гломерулярной фильтрации и экскреции с мочой; некоторые препараты активно секретируются в трубочках. Скорость элиминации будет зависеть от скорости клубочковой фильтрации и, как большинство биологических процессов, носит экспоненциальный характер.
Автор(ы): Др. Лаурен Баркер (Бристоль, Великобритания), Др. Лесли Бромли (Университетский колледж Лондона, Великобритания)



