0
Хроническая почечная недостаточность (ХПН) и заключительная стадия нефропатии (ЗСН) относятся к функциональным состояниям и характеризуются прогрессивным снижением скорости клубочковой фильтрации (СКФ). О хронической почечной недостаточности (ХПН) говорят, когда скорость клубочковой фильтрации (СКФ) снижается до 10% (20 мл/мин) от нормального значения. При заключительной стадией нефропатии (ЗСН) скорость клубочковой фильтрации (СКФ) падает ниже 5% (10 мл/мин). Для продолжения жизни пациентам с заключительной стадией нефропатии (ЗСН) необходимо проведение почечного диализа (заместительная почечная терапия - ЗПТ). Соотношение между концентрацией креатинина в сыворотке и скорость клубочковой фильтрации (СКФ) носит нелинейный характер (рисунок "Соотношение между концентрацией креатинина в сыворотке и скорость клубочковой фильтрации").
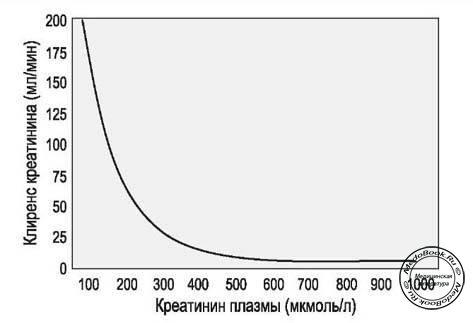
Рисунок "Соотношение между концентрацией креатинина в сыворотке и скорость клубочковой фильтрации"
Следует отметить, что креатинин сыворотки не повышается до тех пор, пока скорость клубочковой фильтрации (СКФ) не снизится до 50%. Кроме того, играет роль усиление тубулярной секреции креатинина при повышении его уровня в сыворотке.
Частота заключительной стадии нефропатии (ЗСН) в развивающихся странах с трудом поддается оценке и варьирует от 40 до 340 случаев на миллион населения. Распространенность заключительной стадии нефропатии (ЗСН) может быть достаточно точно подсчитана по числу пациентов, получающих заместительную почечную терапию (ЗПТ). При таком принципе подсчета заболеваемость колеблется от 100 до 600 случаев на миллион населения и может служить показателем экономического развития страны. Для сравнения, в США частота заключительной стадии нефропатии (ЗСН) составляет 1191 на миллион населения.
Основной причиной заключительной стадии нефропатии (ЗСН) во всем мире является гломерулонефрит (11-49%). Пролиферативная форма этого заболевания является наиболее типичной для развивающихся стран и является следствием эндемических инфекционных заболеваний, вызываемых стрептококком, а также шистосомоза (гельминтоз) и малярии. Фокальный сегментарный гломерулонефрит также распространен в Африке, в то время как IgA-нефропатия типична для Азиатского и Тихоокеанского региона. Амилоидоз относится к более редким причинам гломерулопатий и также может быть следствием хронических эндемических инфекций. Интерстициальный нефрит, возникающий вследствие мочекаменной болезни, обструкции мочевыводящих путей, туберкулеза и действия разнообразных нефротоксинов, может являться причиной до 20% случаев заключительной стадией нефропатии (ЗСН). Важными этиологическими факторами заключительной стадии нефропатии (ЗСН) остаются сахарный диабет и гипертензия: при незначительном вкладе в структуру нефропатии в развивающихся странах, в США с этими заболеваниями связывают около 65% случаев заключительной стадии нефропатии (ЗСН).
Клинические проявления заключительной стадии нефропатии (ЗСН) включают разнообразные признаки поражения органов, вызванные исходным заболеванием (таким, например, как сахарный диабет) и возникающие вследствие уремии либо комбинации обоих факторов. Уремия возникает в связи с прекращением экскреции продуктов белкового метаболизма и аминокислот. Некоторые из токсичных продуктов, в том числе производные аминокислот, перечислены в таблице "Основные определяемые уремические токсины".
| Гуанидин | Бензоаты |
| Метилгуанидин | Креатин |
| Фенолы | Креатинин |
| Гуанидинсукцинат | Триптофан |
| Тирозин | Алифатические амины |
| Миоинозитол | Глюкуронаты |
Повреждающий эффект уремии на различные органы и системы также связан с нарушением разнообразных метаболических и эндокринных функций, за которые почки отвечают в нормальных условиях. Представленный обзор рассматривает наиболее распространенные физиологические нарушения, представляющие интерес с точки зрения анестезиолога. Несмотря на впечатляющее развитие медицины в течение последних лет, 4-х летняя выживаемость пациентов с заключительной стадией нефропатии (ЗСН) в Великобритании составляет всего 48%.
Коррекция водно-электролитного баланса
Натрий при хронической почечной недостаточности (ХПН)
В норме в течение суток почки фильтруют более 25.000 ммоль ионов натрия, при этом менее 1% экскретируется с мочой. Хроническая почечная недостаточность (ХПН) может сопровождаться как задержкой натрия, так и его потерями; в некоторых случаях баланс Na+ не нарушается. На обмен натрия оказывают влияние такие факторы, как использование диуретиков и снижение функции сердца. Однако, у большинства пациентов наблюдается умеренная задержка натрия и воды, в связи с чем изотоничность жидкости внеклеточного сектора сохраняется. В связи с тем, что при хронической почечной недостаточности (ХПН) также нарушается концентрационная функция почек, любые внешние потери жидкости (рвота, диарея, лихорадка) могут быстро приводить к развитию гиповолемии и гипотензии.
Калий при хронической почечной недостаточности (ХПН)
Адаптивные процессы ведут к повышению секреции калия в дистальном отделе нефрона (собирательные трубочки) и кишечнике. Несмотря на значительные вариации плазменной концентрации калия, которые зависят от таких факторов, как использование диуретиков и т.д., наблюдается общая тенденция к гиперкалиемии. Наибольшую угрозу для жизни представляют острые нарушения. Острая гиперкалиемия может возникнуть в результате приема различных лекарственных препаратов, например, бета-блокаторов, калийсберегающих диуретиков (спиронолактон), ингибиторов АПФ или антагонистов ангиотензина, нестероидных противовоспалительных препаратов и нефротоксинов (аминогликозиды, циклоспорины). Внеклеточный ацидоз вызывает обмен внутриклеточного калия на внеклеточные ионы H+. Этот процесс направлен на поддержание электронейтральности сред. При развитии острого ацидоза концентрация калия в сыворотке увеличивается на 0,5 ммоль/л при снижении pH на 0,1. В связи с этим необходимо исключить гиперкапнию во время проведения анестезии и ИВЛ. Почечная регуляция обмена магния и калия практически не отличается. Снижение экскреции может вызывать гипермагниемию, что сопровождается мышечной слабостью и потенцированием эффекта недеполяризующих миорелаксантов.
Ацидоз при хронической почечной недостаточности (ХПН)
Хронический метаболический ацидоз является характерной чертой заключительной стадии нефропатии (ЗСН). Его развитие связано с неспособностью секретировать протоны или буферы, такие как фосфаты, или регенерировать бикарбонат, ограничивающий клиренс ионов водорода. Более того, снижение утилизации глутамина влечет за собой уменьшение продукции и секреции в дистальных трубочках ионов аммония. Задержка органических анионов вызывает прогрессивное увеличение анионного интервала и еще более усугубляет снижение концентрации бикарбоната. Хотя концентрация бикарбоната в плазме редко снижается ниже 12-15 ммоль/л, резерв компенсации острых расстройств, которые могут возникнуть при сепсисе или сахарном диабете, резко ограничен.
Кальций, фосфат, паратгормон и почечная остеодистрофия при хронической почечной недостаточности (ХПН)
При хронической почечной недостаточности (ХПН) отмечается снижение общей концентрации кальция в плазме крови. Происходит угнетение почечной продукции кальцитриола (1,25-(OH)2D3), что ведет к снижению абсорбции кальция в кишечнике. Экскреция фосфатов нарушается при снижении скорости клубочковой фильтрации (СКФ) ниже 20 мл/мин, что ведет к развитию гиперфосфатемии. На фоне повышения концентрации фосфатов происходит отложение фосфата кальция в мягких тканях, коже и кровеносных сосудах, что еще более снижает концентрацию кальция. Гиперфосфатемия также подавляет активность 1-α-гидроксилазы - фермента, который отвечает за продукцию кальцитриола в почках. Как гипокальциемия, так и гиперфосфатемия являются мощными стимуляторами секреции паратгормона и приводят к гиперплазии паратиреоидных желез и вторичному гиперпаратиреоидизму. Эти нарушения влекут за собой усиление активности остеокластов и остеобластов, активность которых ведет к развитию фиброзно-кистозного остеита. Пациенты обычно очень хорошо переносят гипокальциемию, пока продолжается пероральный прием кальцитриола и карбоната кальция (служит источником кальция и связывает фосфаты в кишечнике). Взаимосвязь обмена кальция, фосфата и паратгормона показана на рисунке "Взаимосвязь обмена кальция, фосфата и паратгормона".
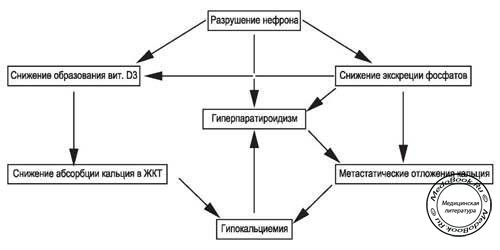
Рисунок "Взаимосвязь обмена кальция, фосфата и паратгормона"
Необходима тщательная оценка состояния водно-электролитного баланса в предоперационном периоде. Дегидратация может усугублять поражение почек и, в случае предшествующего голодания, некоторым пациентам показано проведение инфузионной терапии. Пациентам с олигурической формой заключительной стадии нефропатии (ЗСН) обычно навязывается ограничение жидкости. Объем инфузионной терапии в этом случае обычно бывает достаточным, если покрывает неощутимые потери и объем мочи больного. При расчете потребностей в жидкости необходимо рассчитывать ее допустимое суточное количество. Следует избегать растворов, содержащих калий. В предоперационном периоде могут быть необходимыми почасовой контроль диуреза и мониторинг ЦВД. Для поддержания перфузии почек следует поддерживать АД в пределах нормальных для данного пациента давлений. Перед проведением очередного сеанса диализа у пациента может отмечаться гипергидратация и, напротив, если диализ был только что выполнен, может наблюдаться гиповолемия. После сеанса диализа необходимо выждать 4-6 часов, что необходимо для уравновешивания жидкостных секторов и устранения остаточной гепаринизации. Индукция анестезии может осложниться нестабильностью сосудистого тонуса.
Показания к экстренному диализу в предоперационном периоде
♦ Гиперкалиемия (K+ > 6,0 ммоль/л);
♦ Перегрузка жидкостью и отек легких;
♦ Метаболический ацидоз;
♦ Уремическая интоксикация и кома.
Гематологические нарушения при хронической почечной недостаточности (ХПН)
Для пациентов с хронической почечной недостаточностью (ХПН) типична нормохромная нормоцитарная анемия. Снижение почечной продукции эритропоэтина приводит к нарушению трансформации стволовых клеток костного мозга в эритроциты. Кроме этого, уремические токсины сокращают время жизни эритроцитов. Хроническая кровопотеря из верхних отделов желудочно-кишечного тракта (ЖКТ) и диализные потери еще более усугубляют эту проблему. Имеет место алиментарный дефицит железа и фолиевой кислоты. Революционным этапом решения этой проблемы стал синтез эритропоэтина, который был выполнен в 1989 г. Тем не менее, у многих пациентов, принимающих препарат, наблюдается компенсированная относительная анемия. Быстрое повышение уровня Hb выше 100 г/л часто усугубляет гипертензию и может привести к обострению сердечной недостаточности. Компенсаторные механизмы включают повышение продукции 2,3-дифосфоглицерата, что ведет к сдвигу кривой диссоциации оксигемоглобина вправо и улучшает доставку кислорода к тканям.
Коагулопатия при хронической почечной недостаточности (ХПН)
Пациенты с хронической почечной недостаточностью (ХПН) склонны к развитию патологической кровоточивости в послеоперационном периоде. Стандартный набор тестов обычно не показывает каких-либо отклонений (протромбиновое время / МНО, АЧТВ), число тромбоцитов также находится в пределах нормы. Однако, активность тромбоцитов обычно резко нарушена, что проявляется снижением их адгезивных и агрегационных свойств, что, вероятно, является следствием неадекватного высвобождения из сосудистого эндотелия комплекса фактора фон Виллебранда и фактора VIII, который в норме связывается и активирует тромбоциты. Повышенное выделение тромбоцитами Р-тромбоглобулина и сосудистая продукция PGI2 также вносят свой вклад в нарушения свертывания. Нарушение адгезии тромбоцитов может быть также связано с избыточной продукцией оксида азота (NO). Было показано, что плазма, полученная от больных с хронической почечной недостаточностью (ХПН), является мощным индуктором эндотелиального высвобождения NO. Время кровотечения может превышать верхнюю допустимую границу. Дисфункция тромбоцитов не может быть устранена при помощи трансфузии тромбоцитарной массы. В случае развития кровотечения во время операции диализ уменьшает тяжесть тромбоцитопатии. При необходимости быстрого улучшения свертывания может потребоваться трансфузия криопреципитата или препарата DDAVP (усиливает высвобождение фактора фон Виллебранда). При введении в дозе 0,3 мкг/кг DDAVP сохраняет свою эффективность в течение 1-2 часов. После 6-8 часов применения к препарату развивается тахифилаксия. Внутривенные формы конъюгированных эстрогенов отличаются более медленным развитием эффекта, но действуют длительно (5-7 суток). При рассмотрении возможности региональных методов анестезии у больных с хронической почечной недостаточностью (ХПН) необходимо помнить о риске кровотечения.
Изменения со стороны сердечно-сосудистой и дыхательной систем при хронической почечной недостаточности (ХПН)
Нарушения со стороны сердечно-сосудистой системы при хронической почечной недостаточности (ХПН)
Патология сердечно-сосудистой системы весьма распространена у пациентов с ХПН и в 48% случаев является причиной смертельного исхода. Системная гипертензия наиболее распространена - ее частота достигает 80%. Тем не менее, гипертензия не типична для сольтеряющих нефропатий (поликистоз почек, папиллярный некроз). Увеличение объема циркулирующей плазмы, что связано с задержкой натрия и воды, является наиболее частой причиной гипертензии и эффективно поддается диализной терапии. В некоторых случаях для адекватного контроля над АД может потребоваться применение бета-блокаторов, ингибиторов АПФ, альфа-блокаторов и вазодилататоров. Нарушения секреции ренина и ангиотензина могут быть причиной гипертензии у 30% пациентов.
Ишемическая болезнь сердца (ИБС) является типичной причиной летального исхода у пациентов, страдающих хронической почечной недостаточностью (ХПН). Частота ишемической болезни сердца (ИБС) варьирует в зависимости от подгруппы пациентов. Например, у пациентов с диабетом и хронической почечной недостаточностью (ХПН) старше 45 лет частота ишемической болезни сердца (ИБС) достигает 85%. Ускоренное развитие атеросклероза связано со снижением клиренса триглицеридов плазмы, кроме того, его развитию способствуют артериальная гипертензия и перегрузка объемом, приводящая к гипертрофии и недостаточности левого желудочка. Подъем концентрации триглицеридов плазмы связан с дефектом активности липопротеинлипазы и подавлением липолиза.
Повышается частота метастатических клапанных поражений, связанных с явлениями кальцификации. Распространенность кальцификации аортального клапана достигает 55%, при этом аортальный стеноз развивается у 13% пациентов. Поражения митрального клапана встречаются в 40% случаев (стеноз -11%). Основными причинами кальциноза являются подъем концентрации продуктов кальциевого и фосфатного обмена, а также повышение синтеза паратгормона. В связи с наличием подобных фоновых нарушений бактериальный эндокардит встречается у пациентов, находящихся на заместительной почечной терапии (ЗПТ), с большей частотой, чем в общей популяции. До введения в клиническую практику эффективных систем заместительной почечной терапии (ЗПТ) часто наблюдался геморрагический уремический перикардит. В настоящее время это опасное осложнение развивается нечасто и встречается в случаях неадекватного режима заместительной терапии. При отсутствии лечения перикардит может привести к развитию тампонады перикарда, которая сопровождается гипотензией, повышением давления крови в яремных венах и признаками падения сердечного выброса. В случаях, когда проведение экстренного сеанса диализа не дает должного эффекта, может потребоваться перикардиотомия. Часто встречается внезапная смерть, связанная с нарушениями ритма сердца, возникающими на фоне ишемической болезни сердца (ИБС) и/или электролитных расстройств.
Дыхательные нарушения при хронической почечной недостаточности (ХПН)
В послеоперационном периоде у больных с хронической почечной недостаточностью (ХПН) также распространены осложнения со стороны дыхательной системы. Перегрузка жидкостью, нарушения питания, анемия, повреждение клеточного и гуморального звена иммунитета, а также снижение продукции сурфактанта предрасполагают к ателектазированию и инфекционным заболеваниям легких.
Функция иммунной системы при хронической почечной недостаточности (ХПН)
Сепсис остается главной причиной смерти пациентов с хронической почечной недостаточностью (ХПН). Подавление клеточного иммунитета и гуморальных защитных механизмов практически не устраняется после перехода на заместительную почечную терапию (ЗПТ). Отмечается усиление продукции провоспалительных цитокинов, что может указывать на роль активации моноцитов в патогенезе уремической дисфункции иммунитета. Типичным является развитие поверхностных инфекционных поражений в области фистулы и участках катетеризации. Заживление ран замедлено. После введения специфической вакцинации и эритропоэтина заболеваемость вирусным гепатитом B несколько снизилась. Наблюдается повышение заболеваемости гепатитом C у пациентов, находящихся на заместительной почечной терапии (ЗПТ). Хотя функция печени при этом страдает обычно незначительно, инфицированность вирусом гепатита C следует учитывать у пациентов, которым показана трансплантация почки и проведение иммуносупрессорной терапии. Персонал лечебных учреждений должен с особым вниманием относиться к возможности инфекционных поражений при работе с данной категорией пациентов.
Нарушения со стороны желудочно-кишечного тракта (ЖКТ) при хронической почечной недостаточности (ХПН)
Поражения желудочно-кишечного тракта (ЖКТ) весьма распространены и включают анорексию и тошноту / рвоту, вносящие дополнительный вклад в нарушения питания. Мочевина оказывает раздражающее действие на слизистые оболочки. Любой участок желудочно-кишечного тракта (ЖКТ) может стать источником кровотечения. Отмечается замедление опорожнения желудка, повышение его остаточного объема и снижение pH. Язва желудка весьма распространена - многие пациенты принимают ингибиторы протонной помпы. Необходимость быстрой последовательной индукции должна быть рассмотрена на фоне риска трудной интубации у длительно болеющих пациентов, при отсутствии части зубов. Введение суксаметония приводит к увеличению плазменной концентрации калия приблизительно на 0,5 ммоль/л. Надежное предупреждение гиперкалиемии при помощи прекураризации в этом случае невозможно. У пациентов с сахарным диабетом риск трудной интубации выше, при этом автономный парез желудка наблюдается даже при нормальной функции почек. В практических условиях быстрая последовательная индукция должна выполняться у пациентов с недостаточным периодом предоперационного голодания, имеющих симптомы желудочного рефлюкса и низкую плазменную концентрацию калия.
Неврологические нарушения при хронической почечной недостаточности (ХПН)
У многих пациентов, страдающих хронической почечной недостаточностью (ХПН), наблюдаются нарушения функции центральных и периферических отделов нервной системы. Нарушения со стороны ЦНС варьируют в широких пределах, от легких отклонений личности до астериксиса, миоклонии, энцефалопатии и судорог. Периферическая нейропатия является нередкой находкой на поздних стадиях заболевания и на начальном этапе проявляется утратой дистальной чувствительности (по типу "носок и перчаток"), далее прогрессирующей до степени моторных нарушений. Проведение диализа и трансплантация почки улучшает течение нейропатии. Наличие периферической нейропатии должно указывать анестезиологу на наличие скрытого поражения вегетативной нервной системы. Автономная нейропатия сопровождается замедлением опорожнения желудка, постуральной гипотензией и безболевыми формами ишемии миокарда. С диализом связывают два варианта специфичных неврологических нарушений. Диализная деменция сопровождается диспраксией, миоклонией и развивается у пациентов, получающих заместительную почечную терапию (ЗПТ) в течение многих лет. Она может быть связана с токсическими свойствами алюминия, содержащегося в водопроводной воде. Второй вариант нарушений, так называемый "дизэквилибриум синдром", связан с быстрым снижением концентрации мочевины в плазме в начале сеанса диализа.
Эндокринные нарушения при хронической почечной недостаточности (ХПН)
Выше уже были отмечены изменения функции пара-щитовидных желез и снижение клиренса липидов. Нарушается толерантность к глюкозе, но потребность в экзогенном инсулине при хронической почечной недостаточности (ХПН) обычно невелика, что вероятно связано с замедлением метаболизма инсулина в почках. На фоне хронической почечной недостаточности (ХПН) наблюдаются нарушения терморегуляции, сопровождающиеся снижением уровня базального метаболизма и тенденцией к гипотермии. Эта особенность может иметь значение при оценке повышения температуры.
Изменение метаболизма лекарственных препаратов при хронической почечной недостаточности (ХПН)
При хронической почечной недостаточности (ХПН) происходят разнообразные нарушения фармакокинетики лекарственных препаратов. Обычно происходит снижение объема распределения, но иногда, на фоне задержки жидкости, он может повышаться. Гипоальбуминемия и ацидоз повышают вес свободной фракции препаратов, для которых характерно высокое связывание с белками плазмы. Подобные нарушения могут потребовать изменения нагрузочной дозы препарата. Дозы бензодиазепинов и барбитуратов должны быть снижены на 30-50%. Хотя фармакодинамика пропофола при хронической почечной недостаточности (ХПН) не претерпевает изменений, а его метаболиты лишены седативных свойств, изменения объема распределения и исходного психического состояния больных вынуждает снижать индукционную дозу этого анестетика. Элиминация высоко ионизированных, водорастворимых препаратов, таких как галламин или атропин, частично или полностью зависит от почечной экскреции и может быть значительно снижена. Однако, длительность действия после однократного введения нагрузочной дозы зависит скорее от перераспределения, чем от экскреции. Диализ может лишь частично компенсировать потерю экскреторной функции почек.
Большинство жирорастворимых анальгетиков метаболизируются в печени с образованием водорастворимых метаболитов, выводящихся путем почечной экскреции. Активность некоторых из этих метаболитов может значительно превышать активность исходного соединения. При метаболизме морфина образуется морфин-6-глюкуронид, который обладает более мощными анальгетическими свойствами и сильнее подавляет дыхание. В связи со снижением почечного клиренса необходимо увеличить интервал между введениями препаратов. В результате метаболизма петидина образуется норпетидин, который может вызывать судороги. Хотя фентанил преимущественно метаболизируется в печени и, как полагают, не обладает активными метаболитами, его клиренс снижается при тяжелой уремии. Дозы и скорость введения альфентанила не требуют изменений. Элиминация и активность летучих анестетиков не зависит от функции почек и скорости клубочковой фильтрации (СКФ). В результате печеночного метаболизма энфлюрана и севофлюрана теоретически могут образовываться нефротоксичные ионизированные соединения фтора. Использование этих препаратов должно быть кратковременным. При гипоксии печени метаболизм галотана также ведет к образованию ионов фтора. Тем не менее, использование анестетика у больных с заболеваниями почек не сопровождается какими-либо специфичными осложнениями. По сравнению с прочими ингаляционными анестетиками галотан отличается выраженными кардиодепресивными свойствами и чаще вызывает аритмии. В связи с этим, использование препарата у больных с ХПН и поражением сердца требует пристального наблюдения за состоянием сердечно-сосудистой системы. Изофлюран, хотя и является более дорогостоящим препаратом, может быть агентом выбора, поскольку менее подвержен метаболизму с образованием ионов фтора. Закись азота не оказывает значительного влияния на функцию почек. Такие препараты, как циклопропан, эфир и трихлорэтилен использовать не рекомендуется, так как они вызывают вазоконстрикцию сосудов почек. Среди миорелаксантов препаратами выбора, несомненно, являются атракуриум и цисатракуриум. Около 90% данных препаратов метаболизируется путем эфирного гидролиза и элиминации Гофмана. Считается, что активность холинэстеразы плазмы не зависит от скорости клубочковой фильтрации (СКФ), в связи с чем могут также использоваться мивакуриум и суксаметониум (если нет гиперкалиемии). Приемлемой альтернативой можно считать использование векурониума и рокурониума в ограниченных дозах. Ацидоз удлиняет действие всех миорелаксантов, за исключением галламина. Экскреция антихолинэстеразных и антихолинергических агентов будет замедлена, поскольку они относятся к высоко ионизированным и водорастворимым соединениям.
Местные анестетики особенно ценны как препараты для купирования послеоперационных болей у больных с хронической почечной недостаточностью (ХПН), но продолжительность их действия снижается на фоне ацидоза. Максимальные дозы местных анестетиков должны быть снижены на 25% в связи с уменьшением связывания с белками и снижением судорожного порога ЦНС.
У пациентов с хронической почечной недостаточностью (ХПН) следует избегать использования нестероидных противовоспалительных препаратов (НСПВП). Они подавляют продукцию почечных простагландинов PGE2 и PGI2, которые отвечают за поддержание почечного кровотока при гиповолемии и на фоне действия вазоконстрикторов. Подавление их синтеза может привести к острой почечной недостаточности.
Заключение к статье "Анестезия при хронической почечной недостаточности"
Заболеваемость хронической почечной недостаточностью (ХПН) во всем мире продолжает повышаться. Хроническая почечная недостаточность (ХПН) отличается разнообразными патологическими эффектами, выходящими за пределы изолированного поражения почек. Функция многих органов и систем, представляющих интерес для анестезиолога, поражается в результате действия накапливающихся токсических соединений. Значительный прогресс в нефрологии и трансплантологии ведет к значительному увеличению продолжительности жизни многих пациентов с хронической почечной недостаточностью (ХПН). Это значит, что они будут чаще фигурировать среди пациентов, поступающих для оперативного лечения.
Для дальнейшего чтения по теме "Анестезия при хронической почечной недостаточности"
1. Winearls CG (2003). Chronic renal failure. In: Oxford Textbook of Medicine (4th Ed) (eds. Warrell, Cox, Firth). Oxford University Press, Oxford.
2. Hunter J (1995). Anaesthesia for the Patient with Renal Disease. In: A Practice of Anaesthesia (6th Ed) (eds. Healy & Cohen), pp. 752-768. Edward Arnold, London.
3. Barsoum RS. Overview: End-Stage Renal Disease in the Developing World. Artificial Organs 2002;26 (9):737-746.
Автор(ы): Др. Каллум МакДональд и Др. Квентин Милнер (Эксетер, Великобритания)