0
Данная статья освещает современное состояние проточной ингаляционной анестезии (drawover anaesthesia) и используемое для ее проведения оборудование и препараты. Представленные данные могут вызвать интерес непосвященного в этой области анестезиолога, одновременно рассматриваются полезные для опытных специалистов частные аспекты проблемы.
Основы проточной ингаляционной анестезии
Проточная ингаляционная анестезия отличается концептуальной и технической простотой, прошла проверку временем и продолжает развиваться. Оборудование для ее проведения отличается надежностью, универсальностью и относительно дешево, кроме этого, его легко поддерживать в рабочем состоянии. Почему же этот метод утратил былую популярность? Возможные объяснения этого представлены в таблице ниже.
| Преимущества проточной ингаляционной анестезии | Недостатки проточной ингаляционной анестезии |
| Простые принципы работы и устройство оборудования, несомненная безопасность | Снижение числа специалистов, знакомых с техникой |
| Нет необходимости в использовании сжатых газов, регуляторов и флоуметров | Ограничения испарителей |
| Минимальная FiO2 = 21% | Работа системы не зависит от используемого препарата для анестезии (потенциальное преимущество) |
| Износостойкое, доступное и простое в обслуживании оборудование | Компенсация базовой температуры, нарушение работы при экстремальных температурах |
| Низкая стоимость (покупка и сервисное обслуживание) | Контроль спонтанного дыхания легче при использовании самораздувающегося мешка |
| Портативность. Метод удобен в полевых условиях | Если не доступны специальные виды дыхательных контуров, метод неудобен для использования у детей |
История ингаляционной анестезии
Со времени введения в практику масочной капельной анестезии эфиром, а позже - хлороформом, анестезиологи стали думать о повышении точности дозирования анестетика. Это было обусловлено разнообразием клинических задач анестезии и самих анестетиков. С исторической точки зрения проточная анестезия и метод постоянного потока (plenum-анестезия; лат. plenum - заполненный, антоним слова "вакуум") развивались параллельно, даже несмотря на то, что испарители впервые появились и заменили масочные капельные методы с началом XX века.
Что такое проточная ингаляционная анестезия?
В принципе проточная анестезия представляет собой процесс "протекания" газа-носителя над летучей жидкостью - анестетиком. Цель этого процесса - смешение паров анестетика с газом-переносчиком. Далее, образовавшаяся газовая смесь направляется к пациенту при помощи "контура". В проточных системах газ протекает через испаритель либо за счет собственных респираторных усилий пациента, либо с помощью самораздувающегося мешка или ручных мехов с одноходовым клапаном, расположенным ниже (проксимальнее) испарителя. Проточные ингаляционные системы действуют при давлениях ниже или равных атмосферному. Поток в системе носит перемежающийся характер, варьируя в зависимости от фазы вдоха и прекращается во время выдоха. Одноходовой клапан предупреждает возникновение обратного направления потока в контуре.
Проточная анестезия отличается от метода "нагнетания" или plenum-анестезии, при котором газ-носитель нагнетается и проходит через испаритель с постоянной скоростью, а далее накапливается в контуре с резервуарным мешком/мехом. Колебания давления в контуре, вызванные спонтанной активностью пациента пли механическими устройствами, не воздействуют на поток газа через испаритель. Plenum-системы функционируют при давлении, превышающем атмосферное. Схематическое устройство проточной системы показано на рисунке "Основные компоненты системы проточной анестезии".
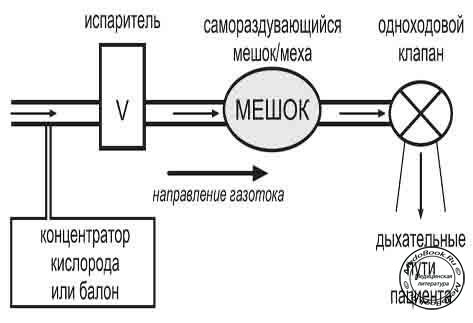
Рисунок "Основные компоненты системы проточной анестезии"
Практическое значение проточной анестезии
Проточные системы просты в сборке и использовании. С ними можно работать без источников свежего газа. Plenum-системы более сложны с технической точки зрения и требуют наличия точно регулируемых источников газов, способных доставлять их с постоянной скоростью и давлением. Это в свою очередь создает необходимость использования более сложного наркозного оборудования. Транспортировка газовых баллонов, необходимых для plenum-систем, является дорогостоящим и потенциально опасным мероприятием. Таким образом, проточные системы обладают очевидными преимуществами при использовании в отдаленных районах малоразвитых стран, а также при проведении анестезии в полевых / военных условиях.
Нужен ли кислород во время ингаляционной анестезии?
При добавлении паров ингаляционного анестетика воздух, содержащий 21% кислорода, может становиться потенциально "гипоксической смесью". Это теоретическое утверждение скорее не имеет практического значения, поскольку концентрация паров мала и снижение FiO2 ниже 18% (это значение является международным стандартом тревожной сигнализации анализаторов кислорода) маловероятно. Более важным в этом контексте представляется роль физиологических эффектов общей анестезии, в частности, снижение альвеолярной вентиляции и усиление внутрилегочного шунтирования (вентиляционно-перфузионное несоответствие). При использовании на фоне спонтанной вентиляции воздушной смеси, содержащей пары галотана или изофлюрана, гипоксия становится актуальной клинической проблемой. Это создает необходимость в дополнительном поступлении кислорода в дыхательную смесь [1, 2]. Риск гипоксии снижается при использовании вентиляции с перемежающимся положительным давлением (IPPV). Эфир может использоваться в воздушной смеси без дополнительного кислорода, в частности, в условиях режима IPPV. Это связано с тем, что этот анестетик не вызывает выраженного шунтирования и скорее стимулирует вентиляцию, нежели подавляет ее. Тем не менее, при использовании у спонтанно дышащих пациентов воздушно-эфирной смеси без дополнительного кислорода будет наблюдаться артериальная десатурация.
В случае использования проточных систем кислород назначается посредством T-образного патрубка, который присоединяется к воздушному входу испарителя. Для максимального увеличения концентрации вдыхаемого кислорода необходимо присоединить "резервуарный патрубок" к Т-образному коннектору, как показано на рисунке "Основные компоненты системы проточной анестезии". Гофрированный шланг, длиной 1 м и внутренним объемом 415 мл3, позволяет при обычных значениях минутного объема вентиляции (МОВ) обеспечить FiO2 не менее 30% и 60% при скорости потока кислорода 1 и 4 л/мин, соответственно [3]. При повышении MOB FiO2 снижается вследствие повышения фракции воздуха в дыхательной смеси, при низком МОВ - FiO2 выше. Источником кислорода могут быть баллоны или концентраторы [4, 5, 6].
Система контроля потока кислорода Houtonox представляет собой простой, одноуровневый клапан-редуктор (регулятор), который приспособлен для непосредственного соединения с баллоном. Возможные скорости потока кислорода составляют 1 и 4 л/мин, что идеально для использования в проточных ингаляционных системах [7]. Устройство является точным, надежным и позволяет с максимальной эффективностью использовать кислород в условиях ограниченных его запасов.
Оборудование для проточной ингаляционной анестезии
Испарители
Идеальный для проведения проточной анестезии испаритель должен обладать низким внутренним сопротивлением газотоку, что позволяет без существенных затруднений проводить анестезию в условиях спонтанной вентиляции. В то же время необходимо поддержание постоянной для данных условий концентрации паров анестетика в условиях широких вариаций значения МОВ и температуры окружающей среды. К прочим желательным качествам относятся соответствие соединений контура международным стандартам и наличие визуального контроля заполнения камеры испарителя. Перечисленные особенности обуславливают высокие требования к качеству камеры испарителя. Для увеличения площади контакта анестетика с газовой смесью могут быть использованы фитили, однако их число, сложность и размер ограничены создаваемым внутренним сопротивлением, оказываемым потоку дыхательной смеси. Образованию насыщенного пара противостоит рост сопротивления. Проведение проточной анестезии с образованием максимально насыщенной анестетиком газовой смеси иногда просто недостижимо, в частности, при значительных отклонениях МОВ или низкой температуре окружающей среды.
Plenum-испарители, функционирующие в условиях постоянного движущего давления и предсказуемых значений потока газовой смеси, могут позволить себе сложное устройство и высокое значение внутреннего сопротивления. Современные испарители этого типа все еще имеют ограничения производительности в условиях крайне низких или высоких значений МОВ и температуры, но значительно точнее, чем их проточные аналоги.
По мере образования пара происходит снижение температуры жидкого анестетика, что связано с потерей тепла при испарении. Этот эффект ведет к падению давления насыщенного пара и снижает производительность испарителя. Компенсация температуры основана на двух принципах. Первый из них заключается в использовании проводящего материала с высокой теплоемкостью (радиатор - камера с водой или объемные металлические стенки), объем которого ограничен конечными габаритами устройства и портативностью. Тепло поступает от радиатора к летучему анестетику и минимизирует снижение его температуры. Второй принцип основан на регуляции производительности испарителя в зависимости от температуры таким образом, чтобы при падении температуры газоток через испаритель рос, а при увеличении - снижался. В plenum-испарителях подобной регуляции можно добиться при помощи биметаллических пластин и заполненного эфиром меха-регулятора, что, однако, сопровождается повышением внутреннего сопротивления. Некоторые проточные испарители снабжены базовыми встроенными термокомпенсационными устройствами (EMO, PAC). В клинических условиях падение производительности испарителя может быть компенсировано путем повышения установленной концентрации на его шкале.
Теоретически, проточные испарители не должны использоваться в plenum-контуре, поскольку в этом случае их производительность может не соответствовать установленному на шкале значению. Эта проблема принимает особое значение при использовании некоторых типов испарителей; несоответствие может еще более увеличиваться под воздействием изменений скорости потока и температуры. Важность этого эффекта подчеркивает предупреждение, нанесенное на верхнюю часть испарителей.
В свою очередь, большинство plenum-испарителей не могут использоваться для проточной анестезии в связи с высоким внутренним сопротивлением.
Испарители EMO

Рисунок "Испарители моделей EMO и OMV во время использования для проточной анестезии"
EMO (Epstein Macintosh Oxford; Penlon; рисунок "Испарители моделей EMO и OMV во время использования для проточной анестезии") является классическим стандартом, который не претерпел изменений с 50-х годов, когда он доказал качество своего дизайна и возможности [8]. Модель предназначена для эфира, но не галотана. EMO прост в разборке и сервисном обслуживании (рисунок "Испаритель EMO в разобранном виде").

Рисунок "Испаритель EMO в разобранном виде"
Ключевым компонентом является устройство для компенсации температуры, которое представляет собой запечатанную емкость с жидким эфиром, закрепленную на оси, соединенной с двумя противопоставленными пружинами. Отсекающая система состоит из двух концентрических латунных цилиндров, имеющих апертуры, одна из которых вращается вместе со шкалой делений, что ведет к изменению суммарного соотношения между газотоком в камере и обходным потоком. Penlon производит дорогостоящий установочный шаблон, необходимый для точной калибровки отсекающего устройства. Провод толщиной 0,1 дюйма (2,6 мм) является приблизительным заменителем. Для надлежащей калибровки шкалы необходимо отжать центральный винт и установить шкалу на значение 6%. Далее установочный шаблон помещается в апертуру через портал термокомпенсатора, и винт зажимается до легкого зажатия шаблона. Испарительная камера погружена в резервуар с водой, выступающей в роли теплообменника. При транспортировке возможно запустение этого резервуара [8]. В собранном виде EMO весит более 10 кг, что ограничивает возможности его потенциального использования в полевых условиях. В plenum-режиме EMO обеспечивает приемлемую точность только при скорости газотока около 10 л/мин. Таким образом, данная модель не идеальна для использования в педиатрической практике с Т-коннектором, хотя адаптация к контуру возможна [9, 10]. При использовании в условиях "нагнетания", когда выше по контуру расположен вентилятор или мех, производительность может значительно превышать установленное по шкале значение.
Испарители OMV

Рисунок "OMV - Оксфордский Миниатюрный испаритель - модель используемая в системе Triservice"
OMV (Oxford Miniature Vaporiser; Penlon; рисунок "OMV - Оксфордский Миниатюрный испаритель - модель используемая в системе Triservice") является наиболее портативным и универсальным испарителем для проточной анестезии, но его размер обуславливает ограничения по производительности. Камера содержит 50 мл3 летучего анестетика и довольно быстро опустошается при использовании. Данная модель может быть использована для различных анестетиков, чему способствует наличие сменных установочных шкал, и снабжена встроенным термокомпенсатором - маленьким резервуаром с гликолем (антифриз), расположенным внутри металлического радиатора [7, 11]. Недостатком OMV является снижение производительности при низких температурах. В диапазоне от 0 до 30°C максимальная производительность колеблется от 2 до 4%; при более высоких температурах она повышается. Изготовленный из нержавеющей стали, этот испаритель устойчив к коррозийному воздействию анестетиков. Металлизированные фитили увеличивают производительность без существенного повышения внутреннего сопротивления. Испаритель требует регулярного, но несложного профилактического ухода. Типичным недостатком, свойственным испарителям этой модели, является залипание регулировочной шкалы под воздействием тимола, попадающего на механические части при использовании галотана. Тимол может быть растворен путем наполнения испарителя эфиром и встряхиванием устройства одновременно с движениями рычага. Не забудьте опорожнить камеру после этой операции! Кроме того, при наличии опыта можно разобрать и почистить устройство.
Обычно, с целью повышения производительности принято использовать два последовательно соединенных испарителя модели OMV. Подобная комплектация является стандартной для аппарата Triservice, при этом один испаритель изначально предназначен для анестезии трихлорэтиленом, второй - галотаном. Стандартным анестезиологическим аппаратом для применения в полевых условиях является модель Вооруженных Сил Австралии, снабженная двумя последовательно соединенными OMV-испарителями, которые могут быть использованы в проточном или plenum-контуре. Данная модель анестезиологического вентилятора может эффективно работать в plenum-режиме, как во время анестезии, так и в условиях ОПТ [12,13]. Как в случае постоянного потока, так и в проточном режиме производительность отражает установки шкалы при 25°C, но значительно снижается при 15°C и равномерно нарастает при повышении температуры до 35°C [14]. При клиническом использовании было показано, что связанное с падением температуры испарителя снижение его производительности может потребовать превышения установленных по шкале значений. Поддержание испарителя в наполненном состоянии и использование в условиях комнатной температуры позволяет поддерживать парообразование на должном уровне.
OMV-испаритель обеспечивает приемлемую точность в широком спектре значений потока и дыхательного объема, в частности, отличается хорошей производительностью при использовании малых дыхательных объемов. Последнее качество делает возможным применение модели в педиатрии [14, 15]. Имеется опыт использования системы в замкнутом контуре, что, однако, не рекомендуется в связи с высокой производительностью и риском передозировки анестетика.
Испарители PAC
PAC (Portable Anaesthesia Complete; Datex-Ohmeda; в настоящее время обозначается аббревиатурой TEC). Исходно был выпущен как несколько связанных испарителей для различных летучих анестетиков [16]. Вариант этой системы для различных анестетиков (Ohmeda Universal PAC) используется в настоящее время и позволяет проводить анестезию галотаном, изофлюраном, энфлюраном и диэтиловым эфиром. Очевидным намерением производителей было создание проточного испарителя с наилучшим (линейным) профилем производительности в различных условиях работы. Эта цель была достигнута и реализована в предназначенном для использования у взрослых варианте системы. Точность дозирования достигается за счет биметаллического устройства термокомпенсации, кроме этого имеется встроенный T-образный патрубок для дополнительного назначения кислорода. К сожалению, точность производительности испарителя снижается при низких значениях ДО и использовании в качестве plenum-устройства при скорости газотока ниже 2-4 л/мин. Таким образом, ценность этой модели испарителя в педиатрии невелика [14, 16]. PAC широко использовался в полевых условиях Вооруженными Силами США и медицинскими службами Малави [17, 18]. Это отличная модель испарителя, особенно для проведения проточной анестезии у взрослых. Рекомендуется регулярное сервисное обслуживание.
Самораздувающиеся мешки / меха
Меха системы Оксфорд (Oxford Inflating Bellows - OIB) является стандартной комплектующей системы EMO (рисунок "Испарители моделей EMO и OMV во время использования для проточной анестезии"). Меха расположены вертикально; остаточный внутренний объем поддерживается пружиной. Во время спонтанной вентиляции меха подвижны, благодаря чему являются полезным индикатором адекватности вентиляции. Исходно, OIB были разработаны для использования с простым пружинным клапаном (например, клапан Heidbrink). Для облегчения газотока через меха имеются два одноходовых клапана, представляющие собой металлические пластинки, лежащие в круговых гнездах. Подобное устройство обеспечивает надлежащее функционирование системы во время спонтанной вентиляции, но крайне неудобно во время IPPV, поскольку требует постоянного наблюдения за работой клапана. Более эффективным в этой ситуации является использование не допускающих рециркуляции клапанов типа Laerdal или Ambu (рисунок "Анестезиологический клапан Ambu E1"), которые устанавливаются в конце проточных контуров.
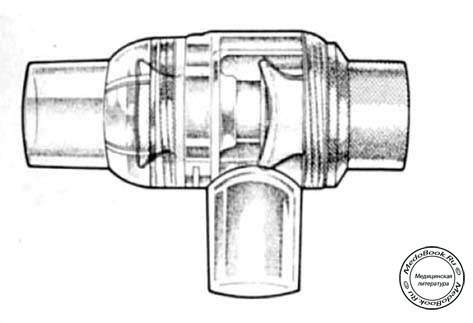
Рисунок "Анестезиологический клапан Ambu E1"
Это позволяет с легкостью проводить анестезию как в условиях IPPV, так и спонтанного дыхания.
Следует быть осторожным в отношении одного обстоятельства. При описанных изменениях контуpa OIB склонны к "залипанию", если дистальный клапан не инактивирован при помощи специального магнита, входящего в комплект (рисунок "Магнит, регулирующий клапан: система оксфордских мехов").

Рисунок "Магнит, регулирующий клапан: система оксфордских мехов"
При залипании мехов пациент не способен совершить выдох, что обусловлено возникновением "воздушного замка" между невозвратным клапаном и OIB-клапаном. Для того чтобы совершить выдох, пациент должен быть отсоединен от контура. Эта проблема более типична при проведении IPPV, но может встречаться и при спонтанной вентиляции. При использовании магнитный ключ обеспечивает открытое состояние дистального OIB-клапана, что предупреждает появление "воздушных замков". Некоторые анестезиологи удаляют мембрану (диск) дистального клапана для предупреждения описанных нарушений. С этой же целью была разработана упрощенная система, снабженная единственным створчатым клапаном (Penlon Bellows Unit - PBU). Введение этой модели позволило устранить путаницу в отношении ситуаций, когда магнит должен и когда не должен использоваться.
Расположенный с боковой стороны мехов патрубок предназначен для присоединения дополнительного источника кислорода, который необходим, например, при использовании мехов во время реанимации. Однако во время проведения анестезии предпочтительнее оставлять этот клапан открытым и подавать кислород в часть контура, расположенную выше испарителя. Поступление кислорода непосредственно в меха приводит к разведению паров анестетика.
Рекомендуется управлять мехами с помощью качающих движений. Следует избегать простого их поднятия и опускания. Подобная техника позволяет уменьшить нагрузку на анестезиолога и снизить вариабельность дыхательного объема. Движение мехов во время IPPV должно состоять из трех фаз: сжатие, расправление и пауза.
Самораздувающиеся мешки типа Ambu, Laerdal и прочих моделей не имеют значимых различий. Их клапаны предназначены для создания однонаправленного потока в контуре и присоединяются в непосредственной близости от дыхательных путей пациента с целью максимального уменьшения рециркуляции газовой смеси. Входной патрубок мешка предназначен для поступления газовой смеси из испарителя. Следует избегать попадания воздуха в контур, поскольку это ведет к уменьшению концентрации паров анестетика и создает потенциальную угрозу пробуждения. Спонтанная вентиляция не сопровождается движением мешка, за исключением случаев, когда неполадки в проточном контуре создают сопротивление ниже испарителя. Для контроля над потоком газа в контуре можно прикрепить маленькое перышко или кусочек бумаги у выходного отверстия системы.
Одноходовые клапаны
Одноходовые клапаны не допускают повторного вдыхания отработанной газовой смеси (обычно используются клапаны моделей Ambu и Laerdal). Для максимального уменьшения аппаратного мертвого пространства они должны быть расположены как можно ближе к дыхательным путям пациента. Оба варианта клапанов могут быть подвергнуты очистке. Клапан Heidbrink или сходный по устройству и снабженный пружиной антипомпажный клапан (последний не относится к одноходовым) могут быть использованы ниже OIB системы во время спонтанной вентиляции (при условии нормального функционирования клапанов OIB). В этом случае не следует использовать магнит для отключения клапана.
Соединительные шланги
Контур для проведения проточной анестезии состоит из стандартных 22 мм шлангов. В случае использования эфира они должны обладать антистатическими свойствами, также могут быть использованы легкие пластиковые шланги.
Проведение ингаляционной анестезии
Внутривенная индукция
Индукция и поддержание проходимости дыхательных путей проводится без каких-либо особенностей. Подходят лицевые и ларингеальные маски, интубационные трубки.
Ингаляционная индукция
Во время ингаляционной анестезии необходим плотный контакт между лицом пациента и маской; в противном случае газовая смесь не будет проходить через испаритель. В этом случае пациент будет дышать окружающим воздухом и оставаться в сознании.
Анестезия у взрослых не сопряжена с какими-либо трудностями: маску обычно не сложно плотно приложить к лицу пациента, который обычно при этом остается спокойным и не сопротивляется действиям персонала. Для облегчения индукции у возбужденных пациентов могут быть использованы бензодиазепины или опиоиды. Кроме этого, их использование в премедикации значительно улучшает переносимость раздражающих дыхательные пути анестетиков, например, эфира или изофлюрана. Проблемы могут возникнуть у пожилых пациентов, не имеющих зубов - в этом случае трудно добиться плотного прилегания маски к лицу. Подобная ситуация может возникнуть в случае больных с густыми бородой и усами. Смазывание растительности на лице любрикантом помогает в этой ситуации, но делает маску очень скользкой.
В случае анестезии у детей возникает двойная проблема. Ребенок может быть возбужден и непослушен, что не позволяет добиться плотного контакта маски с лицом. Излишние усилия могут привести к травме пациента. Дети младшего возраста (< 15 кг/3 лет) могут быть не в состоянии создавать дыхательный объем, достаточный для поступления газовой смеси в контур через одноходовой клапан. Последнее обстоятельство может замедлять индукцию даже при спокойном поведении ребенка!
Одно из возможных решений - обратиться к помощи ассистента, который будет управлять мехами или мешком для наполнения контура и поступления газовой смеси в маску. Непрерывная работа мехов создает поток в контуре и обеспечивает поступление паров анестетика - индукция в этом случае напоминает таковую при использовании plenum-систем. Герметичное прилегание маски в данном случае не имеет большого значения.
При проведении анестезии у детей младшего возраста возможно также адаптация проточной системы к Т-системе Ayre. Это может быть сделано путем соединения Т-патрубка с выходом OIB-системы [19, 20]. Поток свежей газовой смеси обеспечивается усилиями ассистента, который должен медленно сжимать меха с частотой 6-8 раз в минуту: Т-патрубок в этом случае используется как обычно. При работе с такой системой необходимо нормальное функционирование дистального клапана. Мы не станем детально рассматривать технику проточной анестезии в педиатрии.
Поддержание анестезии
Спонтанная вентиляция обладает определенными преимуществами, особенно при использовании нового, незнакомого оборудования. Проведение анестезии в этом случае позволяет освободить руки анестезиолога для выполнения прочих задач. Для того, чтобы компенсировать отсутствие закиси азота, летучие анестетики должны использоваться в более высоких концентрациях. Необходимо парентеральное введение опиоидов, дозы которых титруются в зависимости от глубины анестезии. В качестве альтернативного метода возможно использование комбинации ингаляционной и регионарной анестезии.
Создание нейромышечной блокады требует начала искусственной вентиляции. Последняя может проводиться мануально или с помощью соответствующего "проточного вентилятора" (например, Manley Multivent; Penlon; Великобритания) (рисунок "Вентилятор системы Manley Multivent").

Рисунок "Вентилятор системы Manley Multivent"
Ингаляционные анестетики
Эфир все еще используется во многих развивающихся странах. В регионах, где медицинская промышленность и снабжение нарушены, может быть с успехом использован технический эфир. К сожалению, этот анестетик огнеопасен в воздушной смеси и взрывоопасен в комбинации с кислородом. Воспламенение возможно при попадании пламени/искры в "зону риска", расположенную в радиусе 25 см от источника паров анестетика. Эфир может быть использован при обеспечении надлежащих мер антистатической безопасности и отсутствия источников огня/искрообразования в пределах этой зоны. Диатермия не может быть использована при вмешательствах в области дыхательных путей, грудной клетки и верхних отделов живота. Эфир обладает превосходными анестетическими и анальгетическими свойствами. Мощность его не велика, что обусловливает большую продолжительность ингаляционной индукции, сопровождающуюся хорошо описанной фазой возбуждения. По этой причине внутривенная индукция крайне облегчает анестезию эфиром. OMV был изначально разработан для усиления эфирной индукции с помощью дополнительного поступления паров галотана. Испаритель располагается ниже EMO, при этом установка шкалы на 1% значительно ускоряет индукцию, которая занимает в этом случае менее 10 минут. Подачу галотана можно прекратить, когда концентрация эфира достигает 12-15%.
Галотан (Флюотан) широко доступный и относительно недорогой ингаляционный анестетик. Он занимает непоколебимое место в качестве препарата выбора в педиатрии. Несмотря на медленное разрушение некоторых металлических частей оборудования при контакте с этим агентом и абсорбции его резиновыми частями контура, галотан остается превосходным анестетиком и используется уже около 50 лет. Анестетик содержит тимол (стабилизатор), который покрывает движущиеся части регулировочной шкалы и кристаллизуется на фитилях испарителя. Отложения этого адъюванта можно растворить эфиром (см. описание OMV).
Трихлорэтилен (Трилен) имеет относительно низкую анестетическую силу, но обеспечивает хорошую анальгезию. В аппарате Triservice (Penlon) этот анестетик, как правило, используется в комбинации с галотаном. В настоящее время препарат становится труднодоступен. Можно использовать трихлорэтилен, применяемый в качестве реагента в химической промышленности.
Энфлюран (Этран) быстро утратил свою роль во многих странах мира после кратковременного периода популярности, пришедшегося на 80-е годы. Он все еще используется в областях, где причиной этому экономическая ситуация. Препарат может быть использован для индукции и поддержания анестезии. Главным недостатком является способность этого анестетика вызывать эпилептиформные реакции, риск которых особенно велик на фоне гиперкарбии и у детей. Для создания индукционной концентрации энфлюрана необходимо воспользоваться испарителями модели OMV [21].
Изофлюран (Форан) характеризуется одинаковым с галотаном давлением насыщенного пара, в связи с чем теоретически может быть использован в галотановых испарителях [22]. Ингаляционная индукция затруднена в связи с раздражающим воздействием на дыхательные пути. Эту проблему можно без труда преодолеть путем назначения в премедикацию бензодиазепинов и/или опиоидов и аккуратного повышения концентрации препарата. Цена на изофлюран уменьшилась после истечения срока действия патента на его изготовление.
Севофлюран (Севоран) использовался в проточных системах, что, однако, затрудняется необходимостью создания высокой концентрации агента. Необходимые значения процентного содержания препарата лежат на верхней границе производительности простых испарителей. Кроме того, этот анестетик весьма дорог. Для максимального увеличения выхода паров препарата могут быть использованы дополнительные фитили, однако быстрая потеря тепла при усилении испарения снижает производительность испарителя. Для создания необходимых для индукции концентраций препарата необходима система из двух испарителей типа OMV [22].
Правильный препарат, неподходящий испаритель?
Некоторые испарители (OMV и TEC) разработаны для различных анестетиков, в связи с чем они комплектуются набором взаимозаменяемых шкал. Необходимо соблюдать осторожность в отношении ошибочного выбора испарителя и при установке регулировочной шкалы.
Заключение статьи "ингаляционная анестезия"
Проточная анестезия обладает явными преимуществами при использовании в областях с ограниченными возможностями, при этом преимущества эти носят не только экономический характер. Сводятся к минимуму требования к практической и теоретической подготовке персонала, необходимой для обеспечения безопасности анестезиологического пособия. В полевых условиях дополнительными привлекательными чертами метода являются портативность и надежность оборудования, что облегчает эффективность его развертывания в необходимом месте. Еще более это преимущество проявляется при комбинации в полевых условиях внутривенной и проточной ингаляционной анестезии. Использование метода для проведения обширных вмешательств подтверждает несомненную спасительную роль этого варианта общего обезболивания. Обучение анестезиологов технике проточной анестезии обеспечивает более глубокое понимание анестезиологического оборудования и повышение общего уровня подготовки персонала.
Литература
1. Akinyemi OO, Adelaja AB. Blood gas studies using spontaneously respired halothane in ambient air. Anaesthesia 1982;36:353-354
2. Tighe SQ, Turner GA, Merrill SB, Pethybridge RJ. Minimum oxygen requirements during anaesthesia with the Triservice anaesthetic apparatus. A study of drawover anaesthesia in the young adult. Anaesthesia 1991;46:52-56
3. Mackie AM. Drawover anaesthetic systems. Factors determining the inspired oxygen concentration. Anaesthesia 1987;42:299-304
4. Wilson IH, van Heerden PV, Leigh J. Domiciliary oxygen concentrators in anaesthesia: preoxy-genation techniques and inspired oxygen concentrations. British Journal of Anaesthesia 1990;65:342-345
5. Dobson MB. Oxygen concentrators for the smaller hospital - a review. Tropical Doctor 1992;22:56-58
6. Dobson MB. Oxygen concentrators for district hospitals. Update in Anaesthesia 1999;No. 10
7. Houghton IT. The Triservice anaesthetic apparatus. Anaesthesia 1981;36:1094-1108
8. Ball C, Westhorpe R. The EMO vaporizer. Anaesthesia & Intensive Care 1998;26:347
9. Schaefer HG, Farman JV. Anaesthetic vapour concentrations in the EMO system. Anaesthesia 1984;39:171-180
10. Marsh DR, Herbert P. Performance of the EMO inhaler. Anaesthesia 1983;38(6):575-577
11. Page RJE, Wilson IH. Draw over anaesthesia. British Journal of Hospital Medicine 1989;42:320-322
12. McIndoe AK, Stewart P, Wilson IH. Draw over vaporizers for sedation in intensive care. Intensive Care Medicine 1997;23:704-707
13. Taylor JC, Restall J. Can a drawover vaporizer be a pushover? Anaesthesia 1994;49:892-894
14. Craig GR, Berry CB, Yeats MJ. An evaluation of the Universal PAC and Oxford Miniature Vaporizers for paediatric field anaesthesia. Anaesthesia 1995;50:789-793
15. Wilson IH, Page RJE, Yeats MJ. The Oxford Miniature Vaporizer in paediatric anaesthesia. An experimental study. Anaesthesia 1988;43:700-702
16. Borland CW et al. Evaluation of a new range of air drawover vaporizers. The PAC series - laboratory and field studies. Anaesthesia 1983;38;852-862
17. Fenton PM. The Malawi anaesthetic machine. Experience with a new type of anaesthetic apparatus for developing countries. Anaesthesia 1989;44:498-503
18. Pedersen J, Nyrop M. Anaesthetic equipment for a developing country. British Journal of Anaesthesia 1991;66:264-270
19. Bewes P. Anaesthesia in children using the EMO system. Update in Anaesthesia 1997; No. 8
20. Hodges S. Letter regarding Anaesthesia in children using the EMO system. Update in Anaesthesia 1998; 9:52
21. Kocan M. The Triservice anaesthetic apparatus. Trial of isoflurane and enflurane as alternatives to halothane. Anaesthesia 1987;42:1101-1104
22. Liu EH, Dhara SS. Sevoflurane output from the Oxford Miniature Vaporizer in drawover mode. Anaesthesia & Intensive Care 2000;28:532-536
Автор(ы): Др. Скотт Симпсон (Госпиталь Таунсвилль, Квинсленд, Австралия), Др. Иан Уилсон (Эксетер, Девон, Великобритания)