0
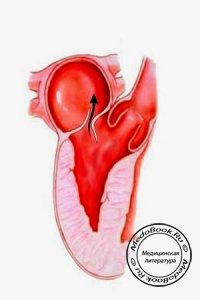
Пролапс митрального клапана - это состояние, при котором наблюдается избыточное выбухание (пролабирование) створок митрального клапана (чаще задней створки) в левое предсердие во время систолы. Сообщалось о 10%-й заболеваемости пролапсом митрального клапана в популяции, однако эти данные преувеличены, реальная заболеваемость составляет 3%. Возможна миксоматозная пролиферация створок, кольца и хорд митрального клапана, приводящая к его пролапсу, а в тяжелых случаях к разрыву хорд и развитию тяжелой митральной регургитации (МР). Тяжесть пролапса и регургитации усиливаются при уменьшении объема наполнения левого желудочка:
- снижении преднагрузки и постнагрузки со склонностью к гипотонии (обычно артериальное давление 110 на 60 и ниже),
- тахикардии,
- усилении сократимости.
Некоторые больные склонны к развитию как наджелудочковых, так и желудочковых аритмий, описаны случаи сочетания пролапса митрального клапана и дополнительных путей проведения, удлинения интервала QT. Пациенты, не имеющие признаков заболеваний сердца и симптомов МР, либо лица с умеренно выраженной стабильной МР не требуют проведения плановой ЭхоКГ. Больным с МР, сопровождающейся клиническими симптомами, или с дисфункцией левого желудочка необходимо более тщательное обследование. При наличии систолического шума или эхокардиографических признаков МР проводится антибиотикопрофилактика. Пациентам с сердцебиениями или синкопальными состояниями необходимо холтеровское мониторирование. Недавно проведенные эхокардиографические исследования показывают, что у пациентов с избыточно подвижными створками возможно развитие эмболий, бактериальных эндокардитов и, вероятна внезапная смерть. При изолированном прогибании одной створки митрального клапана риск развития нарушений со стороны сердца невысок. Хотя долговременный прогноз благоприятен и периоперационный период протекает обычно без осложнений, у пациентов с пролапсом митрального клапана повышен риск развития периоперационных аритмий, включая асистолию.
Тактика анестезии при пролапсе митрального клапана
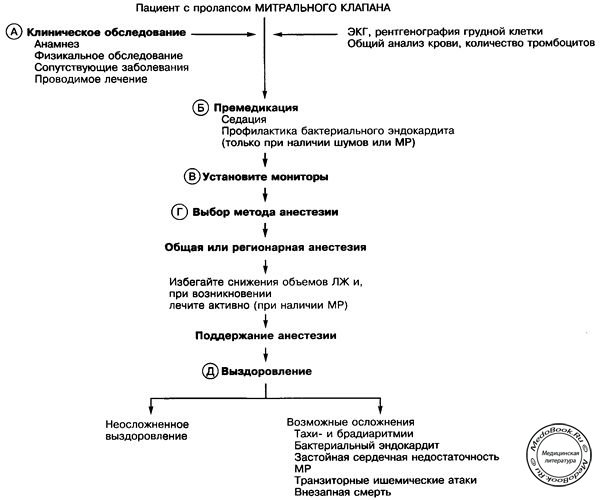
А. Соберите анамнез и проведите физикальное обследование. У пациентов с пролапсом митрального клапана обычно отсутствуют признаки заболевания. Возможны жалобы на сердцебиения, дискомфорт в грудной клетке, одышку. Боли в груди могут носить ангинозный характер или быть острыми и колющими. При наличии выраженной МР могут обнаруживаться признаки сердечной недостаточности. Часто выслушивается среднесистолический щелчок, за которым может следовать шум в середине или в конце систолы: чем больше регургитация, тем дольше шум. При проведении приемов, уменьшающих наполнение желудочка (проба Вальсальвы), щелчок проявляется раньше, а шум длится дольше. Проведите электрокардиографию. Хотя ЭКГ обычно бывает нормальной, возможны неспецифические изменения сегмента ST и зубца Т, локализующиеся в нижних и боковых отведениях. У пожилых больных с пролапсом митрального клапана и МР чаще развиваются предсердные и желудочковые тахи- и брадиаритмии, нежели у здоровых лиц. Эхокардиография позволяет диагностировать этот синдром, при этом обнаруживается пролапс по крайней мере на 2 мм одной или обеих створок митрального клапана. МР также может быть видна при ЭхоКГ. При выраженной МР и при наличии симптомов у пациента для оценки функции левого желудочка и степени МР следует рассмотреть вопрос о проведении до операции чреспищеводной ЭхоКГ.
Б. Подготовьте пациента психологически и фармакологически. Пациенты с пролапсом митрального клапана могут быть возбужденными, при этом тахикардия усиливает пролапс. Назначьте антибиотики пациентам с митральной регургитацией при операциях, сопровождающихся проникновением бактерий в кровоток.
В. При отсутствии выраженной МР используйте стандартный мониторинг. При значительной МР и при наличии у пациента клинических проявлений подумайте о проведении инвазивного мониторинга или чреспищеводной ЭхоКГ.
Г. Выберите метод анестезии, не оказывающий влияние на гемодинамику и не вызывающий развитие тахикардии. Для операций на конечностях подходит блокада нервов и сплетений. Спинальная и эпидуральная виды анестезии могут вызывать резкое снижение преднагрузки и постнагрузки, что нередко приводит к усилению пролапса. Избегайте средств, способствующих высвобождению гистамина, выбирайте мышечные релаксанты с учетом их действия на сердечно-сосудистую систему. Избегайте введения атропина, кетамина, развития дегидратации (тахикардия); активно возмещайте объем и устраняйте кровопотерю. Если на фоне нормоволемии возникает тахикардия, используйте b-блокаторы после того, как устранены все возможные причины тахикардии. При необходимости экстренного введения вазопрессоров на фоне относительной гиповолемии (высокая спинальная анестезия) предпочтительно использовать препараты с a-эффектом (мезатон).
Д. Продолжайте мониторировать АД, ЧСС и волемический статус в послеоперационном периоде с учетом клинического состояния пациента и гемодинамической стабильности во время операции.
Автор(ы): Николас Р. Симмонс, Чарльз Б. Хантлер