0
Введение
Оценка периоперационного риска
- оптимизация консервативных методов лечения и лекарственной терапии в периоперационном периоде;
- хирургическое лечение коронарной и клапанной патологии сердца перед операцией;
- ведение послеоперационного периода в условиях отделений интенсивной терапии.
Ишемическая болезнь сердца (ИБС)
Патофизиология
- повышение уровня адреналина и прочих катехоламинов в результате вмешательства, что сопровождается тахикардией, коронарной вазоконстрикцией и снижением эластичности тромбоцитов
- повышение коагуляционных свойств крови, что повышает риск тромбообразования.
Анестезия
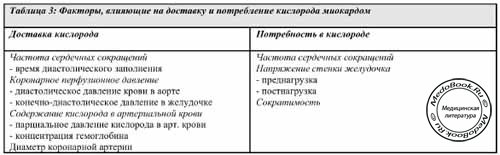
Основным требованием к общей анестезии у больных ИБС является исключение тахикардии и значительных колебаний артериального давления, поскольку как гипо-, так и гипертензия нарушают баланс между доставкой и потребностью в кислороде.
Ниже основные тактические моменты представлены в контексте различных этапов анестезии.
- Премедикация. У взволнованного пациента может наблюдаться тахикардия и, возможно, возникнет необходимость в премедикации анксиолитиками. Бета-блокаторы также снижают ЧСС и уменьшают риск периоперационной ишемии миокарда. У пациентов, страдающих ИБС, внутривенное назначение атенолола во время операции с последующим переходом на пероральный прием препарата приводит к снижению летальности и частоты осложнений, которое прослеживается на протяжении двух лет после операции [3]. Действуя по схожему принципу, антагонисты а2-рецепторов, например, клофелин снижают синаптическое высвобождение норадреналина, что сопровождается седацией, анальгезией, а также снижением риска интраоперационной ишемии миокарда.
- Индукция. Все внутривенные анестетики оказывают прямое депрессивное влияние на миокард, а также могут снижать сосудистый тонус. В результате этого, их использование может привести к гипотензии (что особенно выражено при наличии у пациента гиповолемии), которая часто сопровождается компенсаторной тахикардией и может вызвать ишемию миокарда. Говоря в общем, можно использовать любой анестетик при условии медленного введения и титрования по эффекту. Кетамин обладает уникальной способностью к опосредованной стимуляции симпатической нервной системы, что ведет к гипертензии (увеличение постнагрузки) и тахикардии. Гемодинамические эффекты препарата опасны для больных с ИБС, в связи с чем его использования следует избегать.
- Интубация. Ларингоскопия является манипуляцией, вызывающей мощную рефлекторную стимуляцию сердечно-сосудистой системы. Интубационной реакции можно избежать, применяя дополнительное введение опиоидов, например, альфентанила непосредственно перед ларингоскопией.
- Поддержание анестезии. Ингаляционные анестетики оказывают минимальное воздействие на сердечный выброс, хотя и обладают способностью снижать сократимость миокарда, что особенно свойственно для галотана. Данные препараты вызывают вазодилатацию, а изофлюрану приписывают способность вызывать синдром «обкрадывания» коронарного кровотока. Теоретически, вазодилатация сосуда в престенотической зоне приводит к оттоку крови от уже находящихся в состоянии ишемии зон миокарда. В то же время, клиническая значимость данного феномена подвергается сомнениям. Галотан способен вызывать вагусную стимуляцию, которая может послужить причиной возникновения аритмий и узлового ритма. Положительной стороной брадикардии, при условии поддержания нормального артериального давления, является увеличение времени диастолы и соответственно улучшение заполнения коронарных артерий. Эфир, хотя и обладает прямым кардиодепрессивным действием, вызывает непрямую симпатическую стимуляцию и таким образом может усугубить ишемические нарушения.
- Анальгезия. Высокие дозы опиоидов подавляют стрессорный ответ на хирургическое вмешательство. Теоретически нестероидные противовоспалительные препараты (НСПВП) могут вызывать послеоперационную анальгезию и антитромбоцитарный эффект, что снижает риск развития тромбоза коронарных артерий.
- Реверсия эффекта препаратов и пробуждение. Устранение миорелаксации при помощи комбинированного применения антихолинэстеразных и антимускариновых препаратов (декураризация) приводит к тахикардии, а экстубация, сама по себе, является стрессовым событием. Проблемы, возникающие во время восстановления после анестезии и способные послужить причиной ишемии миокарда, включают тахикардию, болевой синдром, озноб, гипоксию и анемию. Следует отметить, что подобные нарушения следует устранять не только в непосредственном послеоперационном периоде, но и на протяжении всего времени пребывания больного в лечебном учреждении. Использование кислородотерапии является одной из наиболее простых, но в то же время наиболее эффективных мер, направленных на предупреждение ишемии миокарда.
- Мониторинг. Как уже было отмечено выше, первичной целью анестезии является исключение тахикардии и значимых колебаний артериального давления. Из этого следует, что наиболее важным является проведение мониторинга артериального давления, ЧСС и сатурации артериальной крови. При возможности ЭКГ-мониторинга становится доступным выявление возникающих аритмий, а также депрессии сегмента ST, что может указывать на ишемию миокарда, хотя в большинстве случаев врач отмечает лишь меньшую часть из подобных нарушений. К редко используемым методам мониторинга относятся трансэзофагеальная эхокардиография, позволяющая выявить нарушения подвижности стенки желудочка на фоне ишемии, а также измерение уровня тропонина сыворотки в послеоперационном периоде.
- Методы регионарной анестезии имеет несколько теоретических преимуществ: эпидуральная анестезия снижает пред- и постнагрузку на сердце, подавляет реакцию системы свертывания и послеоперационную гиперкоагуляцию, а в случае проведения на грудном уровне вызывает дилатацию коронарных артерий. Перечисленные эффекты должны снижать риск развития ишемии миокарда в послеоперационном периоде, что, однако, не подтверждено данными исследований. В то же время, адекватная эпидуральная анальгезия может снижать частоту возникновения тахиаритмий, возникающих вследствие послеоперационных болей. Следует отдавать предпочтение использованию у пациентов с ИБС таких методов анестезии, как блокада плечевого сплетения, поскольку это позволяет избежать гемодинамических реакций, которые неуклонно сопровождают общую анестезию. Однако даже в случае местных методов обезболивания пациент остается мишенью стрессорных эффектов вмешательства, которые могут оказывать нежелательные гемодинамические реакции.
Предоперационное обследование больных ИБС
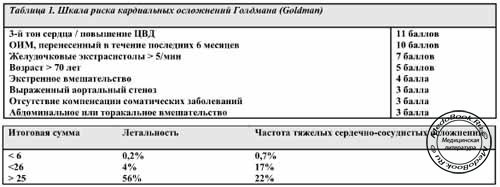
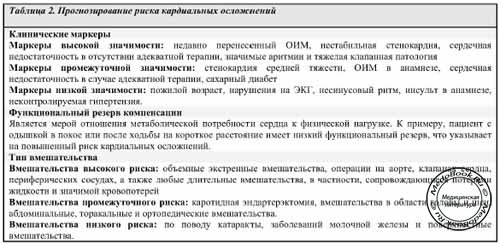
- Цель обследования заключается в оценке тяжести заболевания и степени дисфункции миокарда. На тяжесть заболевания указывает способность пациента переносить физическую нагрузку (функциональный резерв) и частота приступов стенокардии. Для пациентов, хорошо переносящих физическую нагрузку, не кардиальные вмешательства обычно безопасны даже в случае наличия факторов риска малой или промежуточной значимости (Таблица 1).
- Пациент может уже получать терапию по поводу стенокардии или гипертензии. К обычно принимаемым препаратам относятся бета-блокаторы, нитраты и антагонисты кальция. Применение вышеперечисленных средств защищает от нежелательных гемодинамических эффектов, сопровождающих вмешательство, и должно быть продолжено на протяжении всего периоперационного периода. Следует учитывать, что общая анестезия может усугубить гипотензивный эффект этих лекарственных средств.
- Электрокардиография может выявить изменения, связанные с перенесенным ОИМ, например, наличие зубца Q или депрессию сегмента ST, что может вызывать подозрение на наличие ишемии. Однако, снятая в покое ЭКГ не имеет каких либо отклонений у 50% страдающих ИБС пациентов, а следовательно не позволяет исключить наличие тяжелых форм данного заболевания. Также ЭКГ позволяет выявить нарушения проведения, гипертрофию желудочков, а также нарушения ритма, например, мерцательную аритмию.
- Анемия хорошо переносится большинством практически здоровых пациентов, но может привести к критическому снижению доставки кислорода к миокарду у больных, страдающих ИБС. В последнем случае рекомендуемым уровнем гематокрита является 30% и более.
- К прочим обследованиям, которые могут быть выполнены для создания полной клинической картины, но доступны не во всех лечебных учреждениях, относятся:
- Снятия ЭКГ в условиях физической нагрузки (тредмил-тест), что позволяет создать условия для повышения потребности миокарда в кислороде и возникновения признаков ишемии (депрессия ST)
- Пациенты, неспособные выполнить нагрузочные тесты могут быть подвергнуты фармакологической пробе, при которой используются препараты, увеличивающие потребность миокарда в кислороде, а зоны ишемии выявляются при помощи радиоизотопного сканирования,
- Эхокардиография может выявить нарушения подвижности стенки желудочка, что является чувствительным маркером ишемии.
Сердечная недостаточность
Сердечная недостаточность подразумевает несоответствие насосной функции сердца потребностям тканей в кровотоке. Распространенность данной патологии среди населения составляет 1-2%, достигает 10% в возрастной группе старше 75 лет и сопровождается повышением уровня смертности во время анестезии. Наиболее частой причиной СН является ИБС. К прочим причинам относятся гипертензия, заболевания клапанного аппарата сердца и кардиомиопатии. Треть из не получающих соответствующее лечение пациентов с фракцией выброса менее 40% умирают в течение 1 года.
Патофизиология
СН характеризуется снижением сердечного выброса, что обусловлено падением ударного объема при том же значении конечно-диастолического объема левого желудочка, как и в случае здорового сердца. Закон Старлинга демонстрирует связь между конечно-диастолическим объемом желудочка и ударным объемом (рисунок 1). Поскольку в условиях СН сердце имеет ограниченную возможность наращивания ударного объема, единственным остающимся вариантом ответа на повышение преднагрузки является увеличение ЧСС, которое, всвою очередь, может привести к развитию ишемии. Кроме того, высокое конечно-диастолическое давление в желудочках создает условия для снижения кровотока в эндокарде.
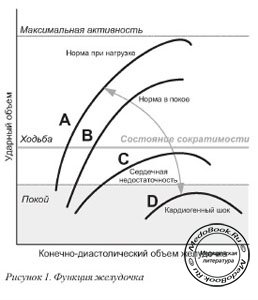
Кривые A и B иллюстрируют повышение сердечного выброса в ответ на повышение конечно-диастолического объема желудочков (преднагрузка) здорового сердца. Обратите внимание, что на фоне повышения сократимости сердечный выброс повышается при неизменном значении конечно-диастолического объема.
В случае СН (кривые C и D) сердечный выброс ниже и еще более снижается в случае повышения конечно-диастолического объема до высоких значений, что характерно для состояния «перегрузки сердца объемом».
Предоперационное обследование
Цель обследования - оценить тяжесть заболевания и сократительную способность миокарда. Ограничение переносимости нагрузки, ортопноэ, пароксизмы ночной одышки являются индикаторами тяжести СН. Фармакотерапия может включать применение ингибиторов АПФ, диуретиков и нитратов. У некоторых больных, страдающих легкими или умеренными по тяжести формами СН, с целью контроля ЧСС могут быть использованы кардиоселективные бета-блокаторы, что, однако, сопровождается риском блокады остаточной симпатической активности, поддерживающей сократимость пораженного миокарда. Полезную информацию может дать ЭКГ (выявление признаков ишемии), рентгенография грудной клетки и при возможности эхокардиография, которая позволяет оценить фракцию выброса. Последний показатель представляет собой часть конечно-диастолического объема крови, изгоняемую из левого желудочка во время его систолы: падение его ниже 30% указывает на тяжелую сердечную недостаточность.
Анестезия
Безопасность проведения анестезии у страдающего СН пациента основана на следующих принципах:
- Оптимизация заполнения желудочков - преднагрузка может быть снижена как диуретиками, так и нитратами. Во время операции можно мониторировать ЦВД и давление в легочной артерии. Трансэзофагеальная доплерография является ценным инструментом визуализации тотальной производительности сердца.
- Поддержание сократимости миокарда - для противодействия кардиодепрессивному эффекту анестетиков, в частности, могут потребоваться инотропные препараты.
- Снижение постнагрузки посредством вазодилатации, которая, например, может являться следствием спинальной или эпидуральной анестезии. Подобный эффект не только снижает работу миокарда, но и способствует поддержанию сердечного выброса. Однако, положительные стороны подобного подхода ограничены риском развития системной гипотензии, которая приводит к падению кровотока в таких жизненно важных органах, как головной мозг и почки.
Заболевания клапанного аппарата сердца
Заболевания клапанного аппарата сердца обычно касаются его левых отделов. В отношении тактики анестезии здесь также, как и в случае ИБС, основное значение имеют меры, направленные на обеспечение максимальной стабильности гемодинамики. При проведении определенных вмешательств общепринятым является использование у этой группы больных антибиотиков, что связано с необходимостью профилактики бактериального эндокардита.
Стоматологические вмешательства без анестезии или в условиях местного обезболивания:
- Пациентам, которым в течение последнего месяца антибиотик группы пенициллинов назначался не более одного раза, в том числе на фоне протезированного клапана (но не в случае эндокардита) назначается амоксициллин 3 г перорально за 1 час до процедуры; дети до 5 лет - 1/4 взрослой дозы; 5-10 лет - 1/2 взрослой дозы.
- Пациентам, имеющим аллергию на пенициллиновые антибиотики или в случае многократного их применения в течение последнего месяца - клиндамицин перорально 600 мг за 1 час до процедуры; дети до 5 лет клиндамицин 150 мг или азитромицин 200 мг; 5-10 лет - клиндамицин 300 мг или азитромицин 300 мг.
- У пациентов с эндокардитом применяется амоксициллин + гентамицин как и в случае общей анестезии.
Стоматологические вмешательства в условиях общей анестезии:
1. Общая группа риска (включая пациентов, которым в течение последнего месяца антибиотик группы пенициллинов назначался не более одного раза):
- амоксициллин 1 г в/в во время индукции, спустя 6 часов амоксициллин 500 мг перорально; дети до 5 лет - 1/4 дозы; 5-10 лет - 1/2 взрослой дозы, или:
- амоксициллин перорально 3 г за 4 часа до индукции, затем 3 г по окончанию вмешательства, как можно раньше; ДЕТИ до 5 лет - 1/4 дозы; 5-10 лет - 1/2 взрослой дозы.
2. Группа особого риска (пациенты с протезированными клапанами или бактериальным эндокардитом) амоксициллин 1 г в/в + гентамицин 120 мг в/в во время индукции, спустя 6 часов амоксициллин 500 мг перорально; ДЕТИ до 5 лет амоксициллин -1/4 взрослой дозы, гентамицин 2 мг/кг; 5-10 лет - амоксициллин 1/2 взрослой дозы, гентамицин 2 мг/кг.
3. Пациенты с непереносимостью пенициллиновых антибиотиков или в случае многократного применения пенициллина в течение последнего месяца:
- ванкомицин в/в 1 г (вводить капельно, не быстрее чем за 100 минут), затем гентамицин в/в 120 мг во время индукции или за 15 минут до начала вмешательства; дети до 10 лет ванкомицин 20 мг/кг, гентамицин 2 мг/кг, или:
- тейкопланин 400 мг + гентамицин 120 мг во время индукции или за 15 минут до вмешательства; дети до 14 лет - тейкопланин 6 мг/кг, гентамицин 2мг/кг, или:
- клиндамицин 300 мг в/в минимум за 10 минут одновременно с индукцией или за 15 минут до вмешательства, затем перорально или клиндамицин 150 мг перорально через 6 часов; дети до 5 лет -1/4 взрослой дозы; 5-10 лет - 1/2 взрослой дозы.
Вмешательства на верхних дыхательных путях: как при стоматологических процедурах; при болезненности глотания антибиотики после операции могут вводиться парентерально.
Вмешательства в области мочеполовых органов: как в случае группы особого риска при стоматологических вмешательствах в условиях общей анестезии, клиндамицин не назначается, см. выше. При инфицировании мочи должны также назначаться антибиотики, к которым чувствительна выделенная флора.
Вмешательства в акушерстве, гинекологии, абдоминальные вмешательства: (профилактика необходима только для пациентов с протезированными клапанами или в случае исходного наличия бактериального эндокардита) также как при вмешательствах в мочеполовой сфере.
Больные с симптоматическими формами клапанной патологии, связанной с регургитацией (недостаточность), обычно лучше переносят послеоперационный период, чем пациенты со стенотическими нарушениями. В последнем случае перед операцией может потребоваться корригирующее вмешательство, например, вальвулотомия.
Аортальный стеноз
При сужении аортального клапана возникает обструкция оттока крови из левого желудочка, что приводит к его компенсаторной гипертрофии. Происходящие изменения сопровождаются падением комплайнса левого желудочка, что выражается в снижении подвижности его стенок при постоянном конечно-диастолическом давлении. Закономерным следствием фиксированного низкого сердечного выброса является неспособность сердца к компенсации системной вазодилатации. Рост конечно-диастолического давления в левом желудочке ведет также к снижению коронарного кровотока. Наряду с гипертрофией ЛЖ может развиваться его дилатация, что ведет к дальнейшему снижению сердечного выброса. Аортальный стеноз может быть следствием ревматического процесса, при этом он нередко сочетается с поражениями митрального клапана. Эта патология может носить врожденный характер с появлением симптомов в среднем возрасте или возникает на фоне дегенеративного кальциноза у пожилых.

Признаки аортального стеноза обычно возникают при снижении площади клапана менее 1 см2 (в норме 2-3 см2) и включают стенокардию, синкопальные состояния при физической нагрузке, а также признаки сердечной недостаточности (удушье, ортопноэ и пароксизмальная ночная одышка). При контроле ЭКГ обнаруживаются признаки гипертрофии левого желудочка и нагрузка на левые отделы сердце. Эхокардиография позволяет оценить градиент давления между левым желудочком и луковицей аорты, а также сократимость левого желудочка.
Анестезия
Аортальная недостаточность (регургитация)
Анестезия
Митральный стеноз
Анестезия
Митральная недостаточность (регургитация)
Анестезия
Резюме
- Lee TH et al. Derivation and Prospective Validation of a Simple Index for Prediction of Cardiac Risk of Major Noncardiac Surgery. Circulation 1999; 100: 1043-1049
- Eagle KA et al. Guidelines for Perioperative Cardiovascular Evaluation for Noncardiac Surgery. Circulation 1996; 63: 1278-1371
- Mangano D, Layug E, Wallace A, Tateo I. Effect of Atenolol on Mortality and Cardiovascular Morbidity after Noncardiac Surgery. New England Journal of Medicine 1996; 335(23): 1713-1720
Автор(ы): Lothr


