0
Потенциалы действия сердца
Потенциалы действия (ПД) - это последовательные изменения трансмембранного потенциала, возникающие вследствие активации ионных каналов. В свою очередь, активация ионных каналов происходит вследствие распространения электрического импульса возбуждения по клетке. Сердце имеет многоклеточную структуру, однако ведет себя как синцитий из-за индивидуальных связей мышечных клеток через щелевидное соединение, которое обеспечивает низкое сопротивление проводящих путей, облегчающее проведение потенциала действия между клетками. Потенциал действия (ПД) сердца более продолжительный по сравнению с потенциалом действия (ПД) нервной ткани или скелетной мускулатуры (-250 мс по сравнению с 1-3 мс) из-за более продолжительной фазы плато, связанной с участием в этом процессе ионов кальция.
Выделяют два типа потенциала действия (ПД) сердца:
♦ Быстрый ответ присутствует в миокарде и волокнах Пуркинье (рисунок "Потенциал действия волокон Пуркинье").
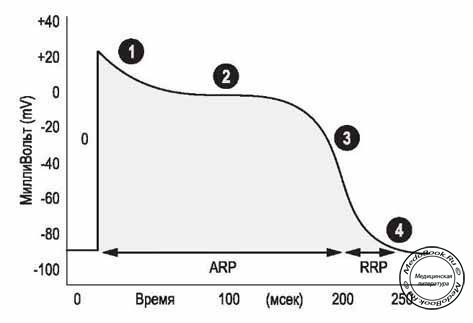
Рисунок "Потенциал действия волокон Пуркинье"
Потенциал миокарда и волокон Пуркинье во время отдыха (релаксации) сердечной мышцы составляет приблизительно -90 mV (внутренняя сторона клетки имеет отрицательный заряд по отношению к внешнему). Потенциал действия (ПД) возникает, когда мембрана деполяризуется под действием порогового импульса (65 mV). Начальная деполяризация запускается после передачи импульса от смежной клетки через щелевидное соединение.
◊ Фаза 0 - быстрая деполяризация - внутренний ионный поток, вызванный открытием быстрых натриевых каналов, становится достаточно большим, чтобы преодолеть внешний поток через калиевые каналы. Все это приводит к очень быстрой деполяризации.
Транзиторные (Т-тип) кальциевые каналы открываются при отрицательном мембранном потенциале от -70 mV до -40 mV, который вызывает ток ионов кальция внутрь клетки.
◊ Фаза 1 - ранняя неполная реполяризация - происходит в результате инактивации быстрых натриевых каналов и тока ионов калия внутрь клетки.
◊ Фаза 2 - плато - период медленного угасания. Происходит в основном за счет поступления ионов кальция внутрь клетки через медленные (L-тип) кальциевые каналы. Для них характерна медленная активация, продолжающаяся, пока мембранный потенциал выше -35 mV. Во время этой фазы также происходит медленное закрытие / инактивация некоторых натриевых каналов. Продолжается снижение ионного потока, направленного наружу. В основе сокращения лежит процесс поступления кальция в клетку во время фазы плато. Блокирование кальциевых каналов L-типа (например, верапамилом) снижает силу сокращения.
◊ Фаза 3 - быстрая реполяризация - ток ионов кальция внутрь клетки снижается. С возрастанием темпа реполяризации доминирующим становится ток калия наружу.
◊ Фаза 4 - электрическая диастола - мембрана переходит в состояние покоя. Восстановление мембранного потенциала.
♦ Медленный ответ (рисунок "Потенциалы действия синоатриального узла") характерен для клеток пейсмейкеров (например, синоатриальный и атриовентрикулярный узел), которые деполяризуются спонтанно и обладают автоматизмом.
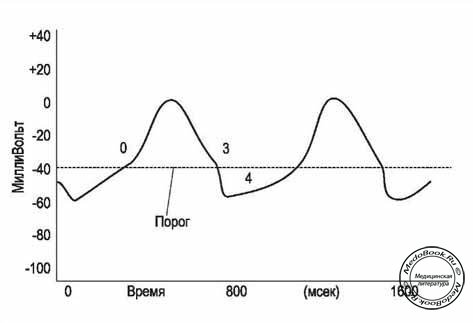
Рисунок "Потенциалы действия синоатриального узла"
◊ Фазы 1 и 2 отсутствуют.
◊ Нет плато деполяризации (фаза 3).
◊ Фаза 4 - потенциал пейсмейкера - во время фазы 4 клетки имеют нестабильный потенциал клеточной мембраны, которая постепенно деполяризуется от потенциала -60 mV до порогового (-40 mV). Это происходит в результате медленного продолжительного тока ионов натрия внутрь клетки и снижения тока ионов калия наружу. Ток ионов кальция через открытые транзиторные (Т-тип) кальциевые каналы дополняет потенциал пейсмейкера.
◊ Фаза 0 - деполяризация - происходит, когда мембранный потенциал быстро достигает порогового импульса. При этом кальциевые каналы L-типа открыты, что приводит к току ионов кальция внутрь клетки и возникновению потенциала действия (ПД).
Норадреналин и адреналин (посредством β1-рецепторов) повышают наклон 4 фазы путем увеличения тока кальция внутрь клетки, повышая, в результате этого, ЧСС. Ток ионов кальция внутрь клетки также повышает силу сокращения. Ацетилхолин (АХ), воздействуя на М2-рецепторы, снижает наклон 4 фазы, поскольку усиливает ток калия из клетки и вызывает гиперполяризацию. Это уменьшает проводимость тканей, до тех пор, пока спонтанно не будет достигнут уровень порогового потенциала, что приводит к снижению частоты сердечных сокращений (ЧСС). Внутренняя частота синоатриального (СА) узла около 100 уд/мин, однако, влияние вагуса снижает ее до 70 уд/мин.
Рефрактерный период
Во время абсолютного рефрактерного периода (АРП) (рисунок "Потенциал действия волокон Пуркинье") клетка полностью невозбудима. При следующем далее относительном рефрактерном периоде (ОРП) возбудимость постепенно восстанавливается. Сверхмаксимальные стимулы могут превращать абсолютно рефрактерный период (АРП) в относительно рефрактерный период (ОРП). Этот абсолютно рефрактерный период (АРП), тем не менее, имеет меньшие скорость деполяризации, амплитуду и продолжительность по сравнению с нормальным рефрактерным периодом. В связи с этим, сокращение, произведенное во время такого периода, слабее. Пик мышечного напряжения приходится на окончание абсолютного рефрактерного периода (АРП). К концу относительного рефрактерного периода (ОРП) мышца наполовину расслаблена. Длительный рефрактерный период защищает желудочки от слишком быстрого повторного возбуждения, которое надолго нарушает их способность к расслаблению, во время которого они наполняются кровью. В отличие от скелетной мускулатуры, два сокращения не могут суммироваться и вызвать тетаническое сокращение.
Сердечный цикл
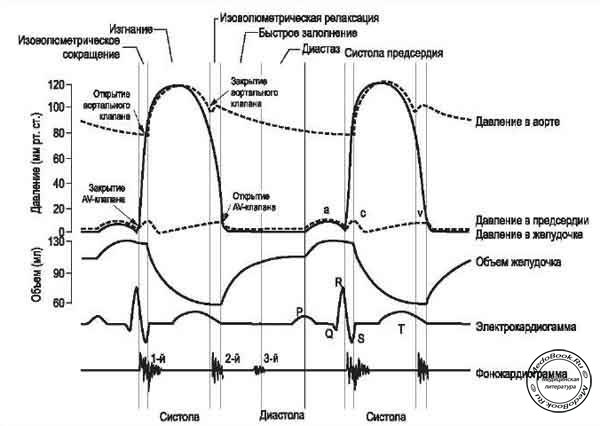
Рисунок "Этапы и стадии миокардиального цикла"
Из: Guyton AC. Textbook of Medical Physiology, 8th edition © 1991. С разрешения Elsevier.
Сердечный цикл - это соотношение между электрическим, механическим (давление и объем) и клапанным компонентами деятельности сердца, представляющий собой их изменение в течение одного полного сердечного сокращения.
Пассивное наполнение (ранняя диастола)
Предсердия и желудочки расслаблены, вентрикулярное давление равно нулю. Атриовентрикулярные (AV) клапаны открыты, полулунные клапаны закрыты. Кровь течет из крупных вен в предсердия и желудочки (из области высокого давления в область низкого). Около 80% наполнения желудочков происходит во время этой фазы.
Сокращение предсердий (поздняя диастола)
Волна деполяризации, начинающаяся в синоартериальном (СА) узле, распространяется на оба предсердия и достигает AV узла. Этому соответствует появление на ЭКГ зубца Р. Предсердия сокращаются, растет внутрипредсердное давление, это вызывает появление волны "а" на кривой ЦВД.
Кровь продолжает поступать в желудочки, вентрикулярное давление слегка повышается. Вклад предсердий в наполнение желудочков возрастает, когда увеличивается ЧСС, происходит укорочение диастолы и времени диастолического наполнения. Вентрикулярный объем (КДО) - объем крови в желудочке в конце диастолы. Во время этой фазы регистрируется наименьшее значение АД.
Изометрическое сокращение желудочков (ранняя диастола)
Потенциал действия проходит через AV узел к пучку Гиса, через оба желудочка и вызывает их деполяризацию. На ЭКГ этому соответствует комплекс QRS. Сокращение желудочка вызывает быстрый подъем вентрикулярного давления, AV клапан закрывается (первый тон сердца), как только давление в желудочке превысит давление в предсердии. Этот механизм также препятствует обратному току крови в предсердие. Давление в желудочке значительно повышается, при этом изменения объема желудочка не происходит. Во время начальной фазы сокращения желудочков давление в них меньше, чем в легочной артерии и аорте, клапаны, по которым происходит обратный ток крови, закрыты, объем желудочка не изменяется. Возрастающее давление вызывает выпячивание створок AV клапана в сторону предсердия, что приводит к малой волне сокращения предсердия - "с" волна на кривой ЦВД.
Изгнание (систола)
Когда давление в желудочке превысит давление в аорте, открывается полулунный клапан. Приблизительно 2/3 крови, находящейся в желудочке, изгоняется в артерии. Сначала в артериях скорость потока высока (фаза быстрого изгнания), однако со временем она уменьшается (фаза медленного изгнания).
Ударный объем (УО) - объем крови, выбрасываемый желудочком за одно сокращение.
Фракция изгнания (ФИ) - отношение УО/КДО. Артериальное давление достигает высшей точки - систолическое АД (АДсист). В течение 2/3 систолы, перед тем, как AV клапан снова откроется, происходит повышение АД как результат притока крови из вен - волна "v" на кривой ЦВД. Активное сокращение прекращается во время второй половины фазы изгнания. В это время происходит реполяризация мышцы предсердия, что соответствует появлению на ЭКГ зубца Т. Давление в желудочке во время фазы медленного изгнания несколько меньше давления в артериях, но кровь продолжает поступать из желудочка по инерции. В конечном счете, на короткое время поток меняет направление, вызывая закрытие клапанов сердца и небольшое повышение аортального давления - дикротический зубец на ЭКГ.
Изометрическое расслабление (ранняя диастола)
Желудочки расслабляются, давление в них падает ниже артериального, что приводит к закрытию полулунного клапана (второй тон сердца). Вентрикулярное давление падает при неизменном объеме желудочка. Когда давление в желудочке падает ниже предсердного, AV клапан открывается, и цикл начинается снова.
Пик "х" на кривой ЦВД является следствием расслабления предсердий и нисходящего смещения трикуспидального клапана во время систолы желудочков.
Пик "y" на кривой ЦВД появляется в результате того, что кровь из предсердия через открытый трикуспидальный клапан поступает в желудочек.
Петля давление-объем
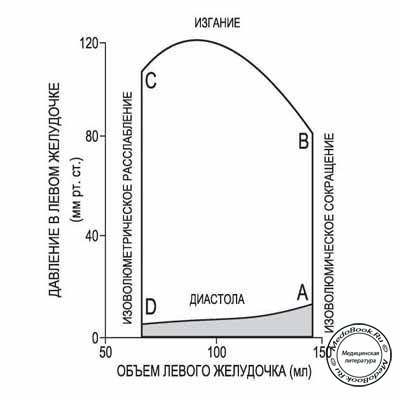
Рисунок "Петля давление-объем ЛЖ"
(показывает объем ЛЖ и изменения давления во время одного сердечного сокращения у взрослого человека в покое)
Из: Smith JJ, Kampine JP et al. Circulatory Physiology - The Essentials 3rd edition. С разрешения Lippincott, Williams & Wilkins.
Описывает события сердечного цикла против часовой стрелки:
A. Окончание диастолы;
B. Открытие аортального клапана;
C. Закрытие аортального клапана;
D. Открытие митрального клапана.
Конечный диастолический объем (КДО) и конечный систолический объем (КСО) представлены точками А и С, соответственно. Площадь под петлей представляет собой ударную работу (давление х объем).
Кривая давление-объем в диастолу изначально более плоская, отражая то, что большой подъем объема может сопровождаться небольшим подъемом давления. Однако, с увеличением наполнения, желудочки становятся менее растяжимыми, что прослеживается по резкому подъему диастолической кривой при больших внутрижелудочковых объемах.
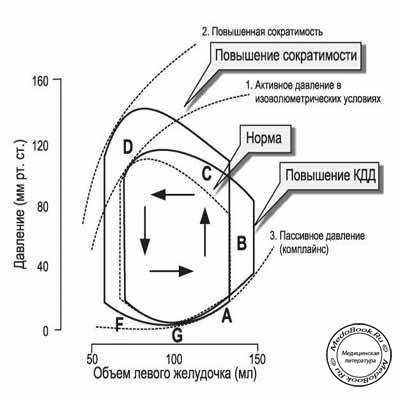
Рисунок "Петля давление-объем во время сокращения и растяжения желудочка, и факторов, изменяющих наполнение или выброс желудочка (ЦВД, постнагрузка)"
Из: Aaronson PI, Ward PT, The Cardiovascular system at a glance, 1st edition. С разрешения Blackwell Publishing Ltd.
Коронарное кровообращение
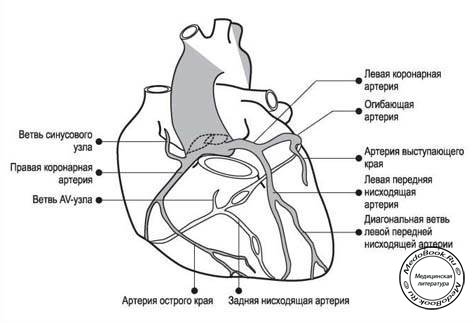
Рисунок "Коронарные артерии"
Сердце кровоснабжается из правой и левой коронарных артерий. Они раздельно отходят от синуса аорты, в месте возникновения восходящей аорты, между правой и левой створками аортального клапана. Правая коронарная артерия (ПКА) идет прямо между легочным стволом и правым предсердием к атриовентрикулярной борозде. Когда она спускается по нижнему краю сердца, она делится на заднюю нисходящую (межжелудочковую) и правую краевую ветви. Левая коронарная артерия (ЛКА) идет за легочным стволом и кпереди между ним и левым предсердием. Она делится на огибающую, левую краевую и переднюю ветви, анастомозирующие между правой и левой нисходящими ветвями. Следует отметить, что при окклюзии одной стороны коронарного кровообращения перфузия сердца не может поддерживаться на должном уровне.
Левая коронарная артерия (ЛКА) кровоснабжает преимущественно левый желудочек, перегородку и левое предсердие. Правая коронарная артерия (ПКА) кровоснабжает преимущественно правый желудочек и правое предсердие, синоатриальный узел (в 60%) и AV узел (в 80%). Тип кровоснабжения сердца определяется артерией, образующей заднюю нисходящую ветвь и кровоснабжающую заднюю нижнюю стенку левого желудочка и AV узел. "Правый" тип (ПКА) кровоснабжения встречается у 70% людей. "Левый" тип (ЛКА) кровоснабжения - у 20% людей, а тип, при котором обе артерии играют равнозначную роль - у 10%.
Венозный отток
Происходит через коронарный синус и переднюю вену сердца. И синус, и вена открываются в правое предсердие. Некоторое количество крови поступает прямо в камеры сердца через Тебезиевы вены и мелкие венулы. Венозная кровь, поступая в левые отделы сердца, вызывает небольшое уменьшение содержания О2 в артериальной крови.
Контроль коронарного кровообращения
В состоянии покоя сердце потребляет около 5% от сердечного выброса (СВ). Коронарный кровоток составляет 250 мл/мин. По сравнению с другими тканями (35%), экстракция миокардом кислорода весьма значительна (65%). Однако миокард не может компенсировать снижение кровотока путем увеличения экстракции кислорода из гемоглобина. Любое увеличение потребности миокарда в кислороде должно сопровождаться повышением кровотока в коронарных артериях.
Коронарный кровоток зависит от трех основных факторов:
1. Механический, в основном наружная компрессия и перфузионное давление;
2. Метаболический;
3. Нервный.
Компрессия коронарных артерий и кровоток
Уникальность коронарного кровотока состоит в том, что он прекращается во время систолы (механическая компрессия сосудов сокращающимся миокардом). Ток крови по коронарным артериям происходит во время диастолы, когда сердечная мышца расслаблена и не сжимает сосуды. Кровоток в Правой коронарной артерии (ПКА), напротив, выше во время систолы. Это связано с тем, что прирост движущего давления в аорте (с 80 до 120 мм рт. ст.) превышает противопоставленный ему систолический градиент давления в правом желудочке (с 0 до 25 мм рт. ст.).
Около 80% общего коронарного кровотока происходит в диастолу. Диастолическое аортальное давление создает первичную детерминанту для возникновения градиента давления коронарного кровотока. Коронарное перфузионное давление представляет собой разность диастолического АД и КДОЛЖ (конечно-диастолический объем левого желудочка). Увеличение ЧСС, которое укорачивает время диастолы для коронарного кровотока, вероятно, увеличит потребление кислорода больше, чем подъем АД, которое возместит повышенную потребность в кислороде увеличением коронарного кровотока, зависимым от давления. Миокард регулирует коронарный кровоток (ауторегуляция) при перфузионном давлении от 50 до 150 мм рт. ст. В этом диапазоне кровоток зависим от давления. Ауторегуляция есть результат взаимодействия миогенного и метаболического механизмов.
Метаболические факторы
Близкие отношения между коронарным кровотоком и потреблением миокардом кислорода указывает на то, что один или несколько продуктов метаболизма могут вызывать коронарную вазодилатацию. Гипоксия и аденозин - потенциальные коронарные вазодилататоры. Среди других факторов, которые могут вызывать вазодилатацию коронарных сосудов, выделяют РСО2, Н+, К+, лактат и простагландины. В нормальных условиях изменения кровотока, возникающие из-за изменения тонуса (сопротивления) коронарных артерий, являются ответом на метаболические потребности.
Нервные факторы
Коронарные артериолы содержат α1-адренергические рецепторы, ответственные за вазоконстрикцию, и β2-адренергические рецепторы, ответственные за вазодилатацию. Симпатическая стимуляция усиливает коронарный кровоток из-за повышения метаболических потребностей и преобладания активации β2-адренергических рецепторов.
Для дальнейшего чтения по теме "Аспекты миокардиальной физиологии"
1. Guyton AC. Textbook of Medical Physiology, 10th edition. Philadelphia. WB Saunders Company.
2. Smith JJ, Kampine JP et al. Circulatory Physiology -The Essentials 3rd edition. Baltimore. Williams and Wilkins.
3. Berne RM, Levy MN. Cardiovascular Physiology, 8th edition, Missouri. Mosby.
4. Levick JP. An Introduction to Cardiovascular Physiology, Oxford. Butterworth-Heinemann Ltd.
Автор(ы): Др. A.M. Кэпбелл, Др. Дж. А. Халф (Лондон, Великобритания)