0
В этой статье мы подробно рассмотрим технику переднего забрюшинного погружного спондилодеза, а также положение больного на операционном столе и виды доступа.
Положение на операционном столе
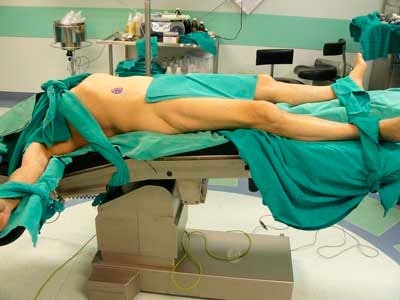
Положение больного на операционном столе на спине с небольшим валиком под поясницей для увеличения поясничного лордоза. Больного покрывают двойным слоем стерильных простыней, оставляя открытой левую (или правую) половину живота. Церлюк Б.М. предпочитает оперировать слева. Расстановка участников операции - как при лапаротомии.
Инструменты

Из специальных инструментов необходимы ранорасширители и глубокие зеркала.
Доступ
|
|
Используется два вида доступа:
- передний внебрюшинный парамедиальный (Я.Л. Цивьян);
- передненаружный забрюшинный (реберно-паховый) (В.Д. Чаклин).
Передний внебрюшинный парамедиальный
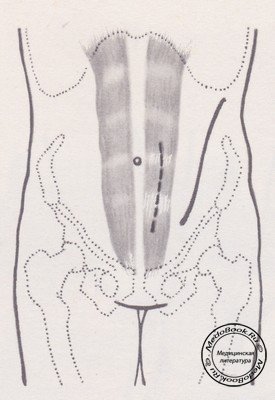
При парамедиальном доступе разрез кожи проводят на 1 см левее (или правее) средней линии живота (рисунок №1), начиная его на 1-2 см над лоном, продлевают кверху на 3-4 см выше пупка. Послойно рассекают кожу, подкожную клетчатку, поверхностную фасцию. У внутреннего края прямой мышцы живота продольно рассекают переднюю стенку влагалища прямой мышцы живота. Мышцу выделяют, максимально оттягивают наружу и рассекают заднюю стенку влагалища прямой мышцы живота, не повреждая париетальную брюшину. Ее отслаивают и оттягивают от боковой и задней стенок живота.
Передненаружный забрюшинный (реберно-паховый)
При левостороннем передненаружном доступе к нижним поясничным позвонкам разрез кожи начинают по срединно-ключичной линии от реберной дуги и проводят по направлению к пупартовой связке; не доходя до нее 4-5 см, разрезу придают дугообразную форму и оканчивают на уровне паховой складки (рисунок №1).
Техника операции
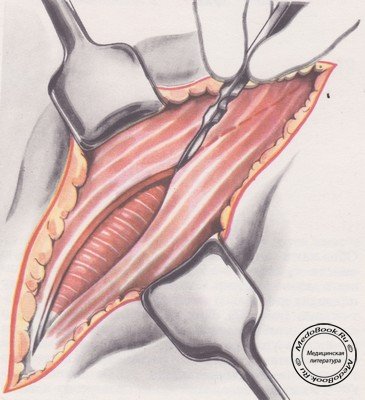
Послойно рассекают кожу, подкожную клетчатку и поверхностную фасцию, обнажая наружную косую мышцу живота. В нижней половине раны эта мышца переходит в апоневроз. Наружную косую мышцу живота вместе с апоневрозом рассекают по всему ходу кожного разреза (рисунок №2).
|
|
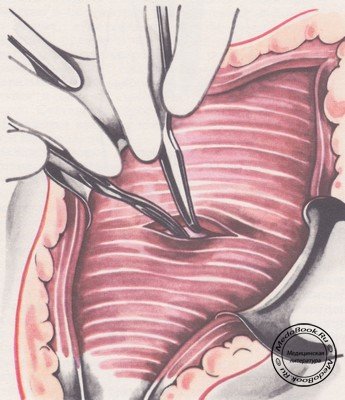
Обнажают внутреннюю косую мышцу, которую вместе с поперечной мышцей живота расслаивают двумя зондами Кохера (рисунок №3).
|
|
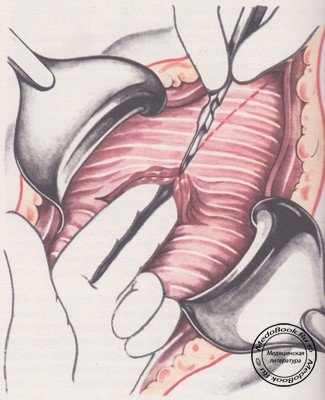
Под мышцу подводят два пальца и пересекают ее на всем протяжении (рисунок №4).
|
|
При пересечении мышц надо следить, чтобы не повредить надчревные сосуды в нижнем углу раны. Над открытыми браншами инструмента-расслоителя рассекают поперечную фасцию (fascia transversalis) до брюшины. Последнюю тупо отслаивают по направлению к нижнему и верхнему углам раны. (Отслойка должна производиться осторожно, особенно вверху, где брюшина тесно прилегает к фасции и всегда имеется опасность ее повреждения. Это может осложнить весь ход операции. В случае повреждений брюшины, на нее накладывают непрерывный кетгутовый шов.)
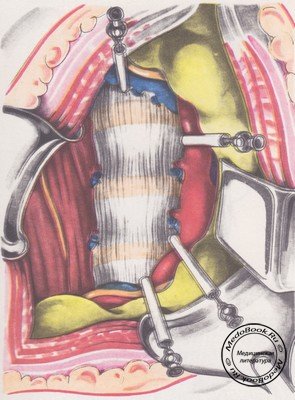
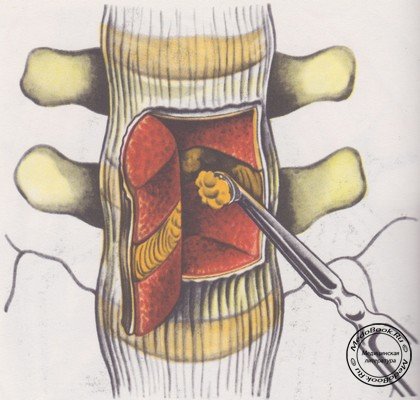
Обнаженную париетальную брюшину смещают медиально вместе с клетчаткой. Открываются забрюшинное пространство, левая большая поясничная мышца, нижняя часть аорты и нижней полой вены на уровне их разветвления. Левая подвздошная вена расположена несколько сзади и кнутри от артерии. К аорте тесно прилегают парааортальные лимфатические узлы с окружающей их жировой клетчаткой. Латеральнее находится симпатический ствол, прерываемый несколькими узлам; продолговатой формы. Левый мочеточник с яичковыми (яичниковыми) артерией и веной смещаются вместе с брюшиной.
Для создания доступа к телам позвонков необходимо мобилизовать сосуды и сместить и вправо. Отсекают и тупо отслаивают начальные волокна большой поясничной мышцы от места и прикрепления к межпозвонковым дискам. Перевязывают и пересекают две-три пары поясничных сосудов (аа. et vv. lumbales). Пересекают несколько соединительных ветвей симпатического ствола, после чего он легко смещается влево. Таким образом удается сместить аорту и левую подвздошную артерию на достаточное расстояние. После мобилизации они фиксируются в отведенном положении длинными иглами, на которые предварительно надевают толстостенные резиновые трубки для предохранения сосудов от чрезмерного давления. Ассистент широкими зеркалами или крючками с двойными лапками удерживает брюшину и разводит края раны. Этим способом создается достаточная площадка для обнажения тел L3 и L4, диска L4-L5 и верхнего отдела тела L5 (рисунок №5).
|
|
Для обнажения тела L5 и I крестцового позвонка необходимо мобилизовать левую подвздошную вену. С этой целью следует выделить, перевязать и пересечь короткий ствол v. iliolumbalis. При методике Церлюка Б.М. - образование лигаменто-оссальной крыши - облегчается процесс отведения сосудов, так как они смещаются вместе с крышей.
При необходимости подхода к верхним поясничным позвонкам кожный разрез продолжают кзади по ходу XI или XII ребра, которое(ые) поднадкостнично резецируют. Постоянно следует помнить о расположении ножек диафрагмы и почечных сосудов. Левая диафрагмальная ножка может быть отсечена у места прикрепления, а затем восстановлена или, если ничего не препятствует, обе ножки диафрагмы могут быть приподняты вместе с передней лигаменто-оссальной крышей.
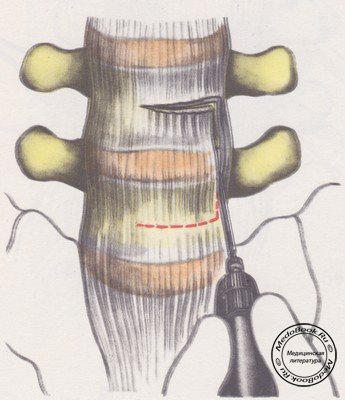
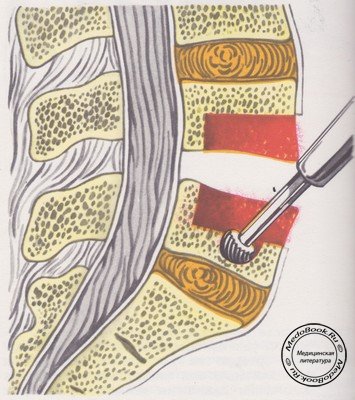
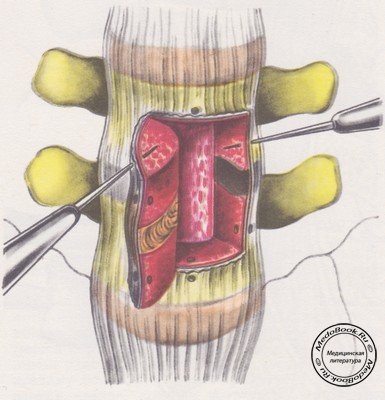
Образование лигаменто-оссальной крыши. В зависимости от уровня и протяженности вмешательства намечают контур разреза передней продольной связки. Он имеет форму квадратной скобки. Ее боковина должна максимально приближаться к левому наружному краю позвоночника, а верх и низ проходить через середину тел позвонков (рисунок №6).
|
|
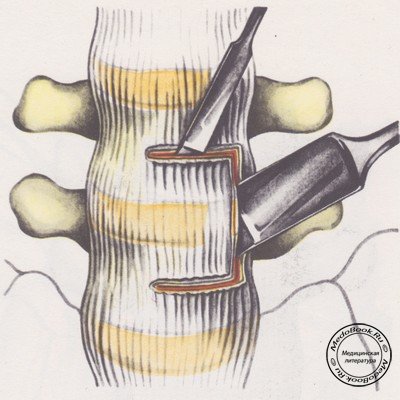
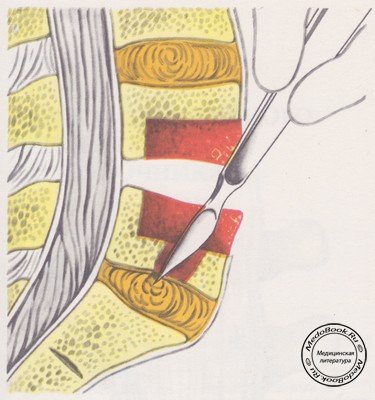
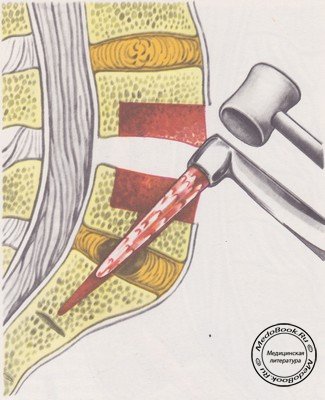
Связку рассекают электроножом. Через рассеченную связку строго перпендикулярно долотом рассекают тела позвонков на глубину 1-1,5 см (рисунок №7).
|
|
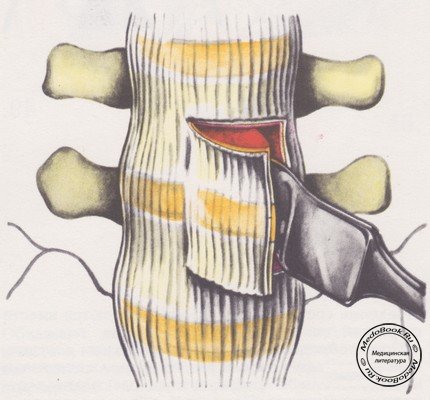
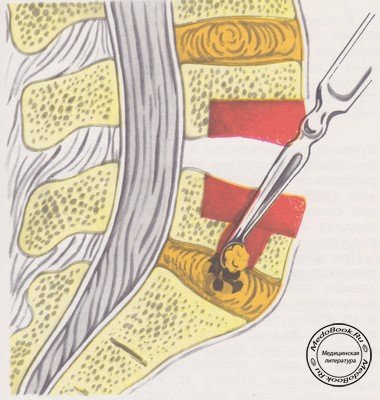
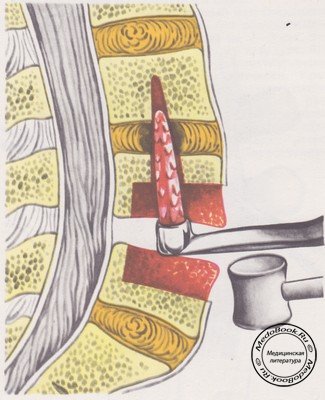
Затем под углом 45° по отношению к боковому краю позвоночника более широким долотом, изогнутым под тупым углом, делают насечки кортикального слоя. Постепенно, не вынимая долота, нагибают его ручку вниз, уменьшая угол и вбивая долото вглубь. Так отсекается и приподнимается кортикальная пластинка (рисунок №8).
|
|
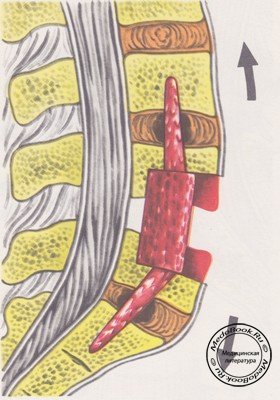
Приподнимая пластинку, ее осторожно надламывают по правому боковому краю. Формируется так называемая крыша, которая состоит из фиброзного кольца (частично ядра) диска в средней части, костных пластинок, двух половинок смежных позвонков и продольной связки. Приподнимая пластинку в виде крыши, мы открываем глубокий желоб в толще одного или двух сегментов. В центре сегментов находится вскрытый диск.
|
|
С помощью острой ложки или кюретки весь диск вычерпывают (рисунок №9), и костная ткань позвонков удаляется электрофрезой на нужную глубину, вплоть до задней продольной связки (рисунок №10). По показаниям может быть произведена ревизия спинного мозга или конского хвоста.
Через открытый желоб могут быть удалены смежные диски и проведены костные трансплантаты как в краниальном, так и в каудальном направлении для стабилизации смежных сегментов.
|
|
Шаровидной фрезой (рисунок №10) удаляют оставшуюся губчатую кость и замыкательную пластинку вскрытого позвоночного сегмента. Обнажается центральная часть диска, которая надсекается скальпелем (рисунок №11).
|
|
Диск вычерпывают острой ложкой (рисунок №12).
|
|
Затем, сохраняя костные лимбусы тел позвонков и соединяющие их фиброзные кольца, проводят толстое шило в тела смежных позвонков и прокладывают тоннель для костных трансплантатов. Конической фрезой этот ход расширяют, чтобы можно было плотно внедрить костные трансплантаты в нужном месте и направлении (рисунки №13 и 14).
|
|
|
Уровень вмешательства и ход шила (фрезы) контролируются боковыми рентгенограммами на операционном столе. По этой методике мы производим стабилизацию пятого поясничного позвонка при самых тяжелых формах спондилолистеза без подхода к promantorium, что нередко технически сложно.
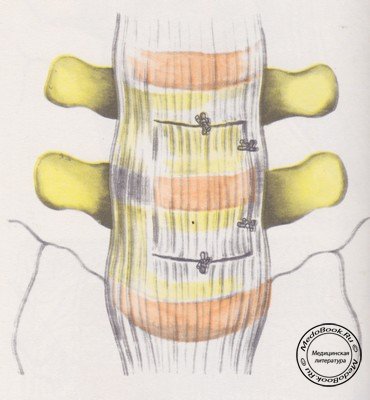
При вмешательстве как на одном, так и на нескольких сегментах в костный желоб плотно укладывают костные трансплантаты (рисунок №15).
|
|
Церлюк Б.М. пользуемся фрагментами из малоберцовой кости и из крыла подвздошной кости, консервированными на холоде. Трансплантаты прикрываются крышей, которая прикрепляется трансоссальными швами по краям костной раны (рисунок №16 и 17).
|
|
Нити через костные каналы должны проводиться до внедрения костных трансплантатов (рисунок №17).
|
|
Операция заканчивается послойным ушиванием раны. В ране оставляется дренажная трубка, выведенная наружу через отдельный разрез. На конец трубки прикрепляют резиновую перчатку или баллон для активного дренирования раны.
Кровопотеря при операции составляет в среднем 300-500 мл.
Послеоперационный период

В послеоперационном периоде положение больного в постели обычное, свободное. Нет риска выпадения или смещения трансплантата. Постельный режим продолжается четыре-шесть недель. Затем больному разрешается ходить в полужестком корсете, которым следует пользоваться шесть-восемь месяцев.
Автор(ы): Церлюк Б.М.