0
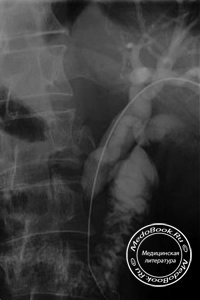
Трансъюгулярное внутрипеченочное портосистемное шунтирование (TIPS, ТВПШ) представляет собой чрескожный шунт, проложенный через печень, и соединяющий правую или левую воротную вену с одной из трех основных печеночных вен. Трансъюгулярное внутрипеченочное портосистемное шунтирование проводится под рентгенологическим контролем, направлено на декомпрессию портального кровотока у пациентов с портальной гипертензией и выполняет ту же физиологическую функцию, что и хирургический портокавальный анастомоз «конец в конец».
Обычно катетеризируется правая внутренняя яремная вена (наиболее прямой подход к нижней полой вене), но возможна также катетеризация левой внутренней яремной вены, правой наружной яремной вены или бедренных вен. Катетер продвигается через правое предсердие в нижнюю полую вену, а затем в правую печеночную вену. Гепатофлебограмма клиновидной формы позволяет определить расположение воротной вены. Пункционная игла проводится через паренхиму печени в воротную вену. После этого внутрипеченочный тракт расширяется при помощи баллона, затем устанавливается стент и расширяется до диаметра 8-12 мм.
Преимущества TIPS
Трансъюгулярное внутрипеченочное портосистемное шунтирование имеет ряд преимуществ по сравнению с хирургическими анастомозами: его можно выполнять у тяжелых больных вместо лапаротомии. Кроме того при этом вмешательстве не нарушается внепеченочная сосудистая анатомия, что имеет большое значение для пациентов, которым планируется проведение трансплантации печени.
Показания и противопоказания к TIPS
| Показания | Противопоказания |
|---|---|
| Пищеводное и желудочное кровотечение из варикозно расширенных вен (острое и повторяющееся) | Правожелудочковая недостаточность |
| Рефрактерный асцит | Тромбоз воротной вены |
| Гидроторакс | Тяжелая печеночная недостаточность |
| Гиперспленизм | Поликистоз печени |
| Синдром Бадда-Киари | Первичная легочная гипертензия |
| Гепаторенальный синдром | Печеночная энцефалопатия |
| Гепатолегочный синдром | - |
Анестезия при TIPS
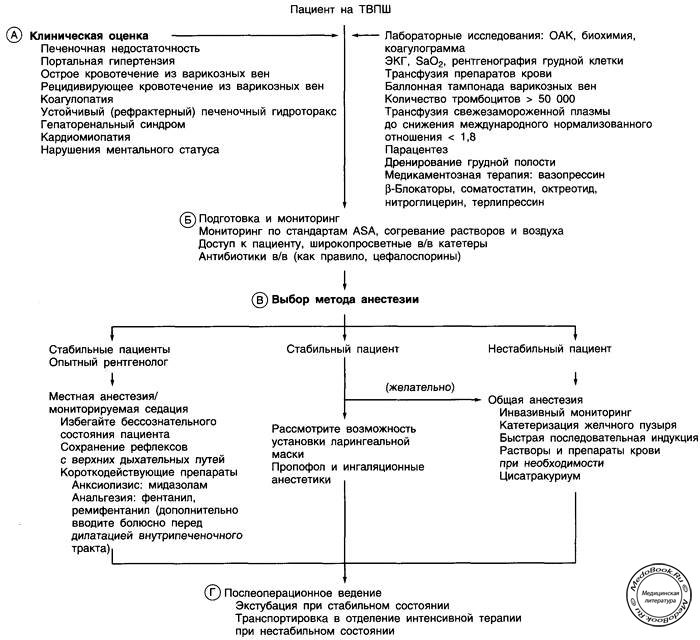
А. Клиническая оценка
Проведите тщательный сбор анамнеза и физикальное обследование. Физиологические нарушения включают все проявления тяжелого заболевания печени. Нарушения функции легких проявляются в виде гипоксии, развивающейся в результате изменения вентиляционно-перфузионного отношения из-за асцита, плеврального выпота, гепатолегочного синдрома или острого респираторного дистресс-синдрома взрослых. Для обеспечения проходимости дыхательных путей рассмотрите необходимость интубации трахеи. При циррозе на фоне алкогольной болезни печени и гемохроматоза высока вероятность сопутствующей сердечной патологии. При циррозе на фоне гепатита С (о данной патологии подробно рассказывает доктор Федосьина из МОНИКИ им. Владимирского) у больного можно заподозрить ВИЧ и наркоманию. Лечите кровотечения из варикозно расширенных вен трансфузией, лекарственными препаратами, эндоскопическим склерозированием или, при необходимости, тампонадой зондом Блэкмора. Осуществляйте трансфузию препаратов крови для поддержания количества тромбоцитов более 50 000 и международного нормализованного отношения ниже 1,8. Для улучшения респираторных показателей и нормализации положения печени может потребоваться проведение парацентеза и торакоцентеза.
Б. Подготовка и мониторинг
При расположении рентгенологического блока в отдалении от банка препаратов крови, анестезиологического персонала и оборудования для длительной реанимации, подготовьте полный набор необходимого анестезиологического оборудования с аппаратурой для мониторинга. При введении проводника через правое предсердие часто развиваются предсердные и желудочковые аритмии. Будьте готовы к проведению инфузионной терапии и убедитесь в присутствии соответствующего персонала. Имейте готовый доступ для постановки дополнительных внутривенных катетеров.
В. Выбор метода анестезии
Процедура трансъюгулярного внутрипеченочного портосистемного шунтирования занимает 2-3 ч. Пациент должен находиться в неподвижном состоянии. Создание внутрипеченочного тракта к воротной вене может быть болезненным. При плановых вмешательствах в исполнении опытного рентгенолога возможно применение местной анестезии с легкой седацией. Избегайте утраты пациентом сознания и поддерживайте рефлексы из верхних дыхательных путей; у таких пациентов высока вероятность того, что желудок полный и разовьется аспирация. Применяйте препараты короткого действия в сниженных дозах (например, мидазолам, фентанил, ремифентанил) из-за изменения фармакокинетики.
При отсутствии контакта с пациентом, нестабильности его состояния или невозможности применения местной анестезии используйте общую анестезию с ИВЛ. Успешно применялась анестезия пропофолом с постановкой ларингеальной маски, но быстрая последовательная индукция с интубацией трахеи обеспечивает большую защиту дыхательных путей. Могут применяться все препараты для индукции анестезии и ингаляционные анестетики. Помните об изменениях в фармакокинетике:
- снижение связывания с белками,
- повышение объема распределения,
- снижение печеночного метаболизма,
- изменения чувствительности ЦНС.
Имейте как минимум один широкопросветный внутривенный катетер; пациентам в критическом состоянии или с активным кровотечением установите дополнительные внутривенные катетеры и датчики для инвазивного мониторинга анестезии. Обычно рентгенологи проводят катетер через правое предсердие, поэтому избегайте постановки дополнительных ненужных центральных катетеров.
Во время длительных процедур следите за кислотно-основным состоянием, гематокритом, концентрацией электролитов и глюкозы. Мониторируйте диурез (рентгеноконтрастные препараты могут индуцировать или усугублять почечную недостаточность). Избегайте развития гипотермии путем использования устройств для согревания инфузионных растворов и принудительных воздушных обогревателей.
Осложнения включают:
- гипотензию из-за кровотечения из варикозных вен или разрывов печени,
- сердечные аритмии (наджелудочковая тахикардия, фибрилляция предсердий или желудочков, синусовая брадикардия),
- гипоксию из-за имеющегося плеврального выпота либо развившегося напряженного пневмоторакса,
- острое повышение давления в правом предсердии после декомпрессии воротной вены,
- аспирацию во время экстубации.
Г. Послеоперационное ведение
Экстубируйте стабильных пациентов в конце операции TIPS - трансъюгулярного внутрипеченочного портосистемного шунтирования. Не экстубируйте нестабильных пациентов которым требуется мониторинг в отделении интенсивной терапии. Осуществляйте мониторинг пациента для выявления послеоперационных осложнений:
- энцефалопатии,
- отека легких,
- сепсиса,
- гемодинамической нестабильности,
- дисфункции или тромбоза шунта.
Автор(ы): Стейси Аллен, Лоис Бридли